 Open Access
Open Access
ARTICLE
Mesures d’accessibilité géographique aux soins de santé dans le district sanitaire de Bougouni au Mali
Measures of Geographical Accessibility to Healthcare in Bougouni Health District in Mali
1 Institut d’Economie Rurale, CRRA de Sotuba, Unité SIG et Télédétection, Bamako, 999053, Mali
2 UMI SOURCE, Université de Versailles Saint-Quentin-en-Yvelines, Versailles, 78000, France
* Corresponding Author: Sidiki Traoré. Email:
Revue Internationale de Géomatique 2024, 33, 167-182. https://doi.org/10.32604/rig.2024.052696
Received 11 April 2024; Accepted 29 May 2024; Issue published 27 June 2024
RÉSUMÉ
Au Mali, l’accès à la santé est une préoccupation majeure. Il est devenu une priorité nationale depuis la déclaration d’Alma-Ata en 1978. Dès lors, des efforts importants ont été consentis par l’État et ses partenaires pour atteindre cet objectif. Ces efforts semblent insuffisants dans le district sanitaire de Bougouni, car, plus de la moitié de la population reste très loin des services de santé de base. Face à ce constat, évaluer l’accessibilité géographique aux soins de santé est essentiel pour identifier les localités qui ont été laissées pour compte, d’’où l’objet de cette recherche dans le district de Bougouni. Trois types de données sont mobilisées : l’effectif de la population, la localisation des centres de santé communautaires et le réseau routier. Deux étapes consécutives résument la démarche utilisée : la méthode des aires d’attraction flottantes à deux étapes améliorées (E2SFCA) a été utilisée pour mesurer la dimension spatiale de l’accessibilité aux services de santé. Elle est complétée par les analyses d’autocorrélation spatiale notamment l’indice local Moran pour détecter les regroupements des localités à faible ou à forte valeur d’accessibilité spatiale. Les résultats révèlent de fortes disparités spatiales intra et infra communale d’accès aux soins primaires de santé et questionnent parallèlement l’efficacité de la politique de couverture géographique des populations aux soins de base. Ils mettent également en évidence la pression démographique sur les services de santé existants et proposent des pistes pour améliorer significativement l’accès géographique aux services de santé.Abstract
In Mali, access to healthcare is a major concern. It has been a national priority since the Alma-Ata Declaration in 1978. Since then, major efforts have been made by the State and its partners to achieve this objective. These efforts appear insufficient in the Bougouni health district, where more than half the population is still far from basic health services. Given this situation, it is essential to assess geographical accessibility to healthcare to identify the localities that have been left behind, hence the purpose of this research in the Bougouni District. Three types of data were used: the size of the population, the location of community health centers and the road network. Two consecutive stages summarize the approach used, the improved two-stage floating attraction area method (E2SFCA) was used to measure the spatial dimension of accessibility to health services. It was supplemented by spatial autocorrelation analyses, particularly the local Moran index, to detect clusters of localities with low or high spatial accessibility values. The results reveal strong spatial disparities in access to primary healthcare within and between communes and at the same time call into question the effectiveness of the policy of geographical coverage of the population in terms of basic healthcare. They also highlight the demographic pressure on existing health services and suggest ways of significantly improving geographical access to health services.MOTS CLÉS
Keywords
1.1 Le concept d’accessibilité
L’accès aux services de santé est multidimensionnel. Une définition beaucoup plus large identifie quatre dimensions de l’accès : la disponibilité (la possibilité d’accéder à un meilleur service de soins de santé en cas de besoin ainsi qu’un meilleur prestataire), l’accessibilité (la distance physique ou le temps de trajet entre le point de prestation et l’utilisateur de services), l’abordabilité (la relation entre le prix des prestations et la capacité financière des usagers), et l’acceptabilité (la réactivité des prestataires de services de santé aux attentes sociales et culturelles des utilisateurs) [1]. Cette étude est focalisée sur l’accessibilité géographique qui est l’un des déterminants le plus visible et le plus couramment utilisé pour qualifier le niveau de l’offre sur un territoire [2,3]. L’accessibilité appliquée aux soins de santé fait référence à la facilité avec laquelle les ressources de soins de santé peuvent être atteintes à partir d’un emplacement donné [4]. C’est une interface entre les utilisateurs potentiels et les ressources de soins de santé. La distribution spatiale inéquitable des ressources en santé étant un problème majeur de santé publique [4] ; la connaissance des disparités spatiales d’accès à l’offre de soins à des échelles fines est indispensable pour rendre efficace la mise en œuvre des orientations stratégiques et politiques de santé. C’est justement dans ce contexte que s’inscrit la présente recherche.
1.2 Problème d’accessibilité géographique aux soins de santé
L’un des enjeux majeurs des politiques de santé consiste à garantir à la population une égale accessibilité aux soins sur leur territoire. Au Mali, comme dans de nombreux autres pays en de développement, il existe de grandes inégalités en matière de santé au sein des populations [5–7]. Une étude réalisée au Mali en 2011 souligne le lien entre les taux de mortalité élevés et les grandes distances à parcourir pour se rendre à l’hôpital le plus proche [8]. Des études similaires ont abouti aux mêmes conclusions en Tanzanie [9]. C’est ainsi qu’il a été adopté lors de la conférence internationale sur les soins de santé primaire tenue à Alma Ata en 1978, la stratégie de « la santé pour tous » [10,11].
Ladite déclaration a créé une révolution des soins de santé primaires et a accéléré par la suite, la réalisation des objectifs du millénaire pour le développement [12], devenus objectifs de développement durable. Au Mali, les années 90 ont été consacrées aux réformes structurelles et au développement des modèles. Le Plan décennal 1998–2007 a été consacré à l’extension géographique des services de santé et à la poursuite des réformes. Il a permis d’améliorer considérablement la carte sanitaire. Le nouveau plan décennal 2014–2024 adopté en 2018 est axé sur l’accès universel aux soins de santé, l’amélioration de la qualité des soins pour l’atteinte des Objectifs du Développement Durable et plus spécifiquement ceux relatifs à la mortalité maternelle, néonatale, infantile et infanto-juvénile [13].
Malgré toutes ces initiatives, à peine 50% de la population accède un centre de santé à moins de 5 km [14]. Ainsi, la mise en œuvre des orientations stratégiques reste difficile sur le terrain. Ainsi, la volonté de couvrir 80% de la population en service de santé dans un rayon de 5 km d’ici 2023 n’a pas abouti. Ce qui signifie des difficultés réelles d’application de la carte sanitaire comme le soulignaient [15–17]. Un certain nombre d’études ont exploré l’accès aux établissements de santé au Mali et ailleurs en Afrique [3,6,10,18,19], mais les données et informations concernant l’accessibilité géographique restent insuffisantes de même, que les informations quantitatives empiriques sur la répartition des soins de santé. Au regard de ce qui précède, cette étude vise donc à contribuer à générer des preuves sur l’inégalité dans l’accès géographique aux soins de santé en utilisant des outils SIG dans le district sanitaire de Bougouni au Mali. Elle explore également des pistes permettant d’optimiser les distances à parcourir pour accéder aux services de santé.
Pour atteindre cet objectif, elle se propose de répondre à trois questions : quel est l’état d’accès des populations aux centres de santé dans le district de Bougouni ?
Comment expliquer la distribution des établissements humains par rapport aux centres de santé ?
Quelles sont les zones où la concentration de la population et des centres de santé sont supérieurs à ce qui serait attendu ?
2.1 Présentation de la zone d’étude
Le district sanitaire de Bougouni est situé au Mali dans l’ancienne région administrative de Sikasso entre les latitudes 10°10′00″ et 12°27′00″ nord et les longitudes 6°35′00″ et 8°10′00″ ouest. Il est limité au nord par les cercles de Kati et Dioila, au sud par la République de Côte d’Ivoire, à l’Est par les cercles de Sikasso et Kolondiéba et à l’Ouest par le cercle de Yanfolila (Fig. 1). Sa superficie est estimée à 19 800 km2 pour une population de 684 000 habitants en 2022 selon la Direction Nationale de la Population avec une densité de 35 habitants/km2. Le district sanitaire de Bougouni compte 479 villages/quartiers repartis entre 26 communes, dont 25 rurales. Le relief est essentiellement constitué de plaines, de collines et de glacis dans le socle précambrien. Ces glacis sont souvent recouverts de gravillons latéritiques en amont et de sédiments sablo-limoneux dans leur partie aval [20]. Les maladies courantes dans le district de Bougouni sont la rougeole, la malnutrition et le paludisme. Elles sont plus fréquentes dans les zones rurales du district, et peuvent présenter des formes graves notamment chez les enfants âgés de 0 à 5 ans [21].

Figure 1: Présentation du district sanitaire de Bougouni
Trois types de données toutes géoréférencées ont été mobilisées : les données sur les infrastructures sanitaires (centre de santé communautaire), les données sur la population et le réseau routier.
Les données sur la santé ont été fournies par le ministère de la Santé et concernent la localisation (longitude et latitude) des centres de santé communautaire (CSCom) fonctionnels en 2019. Tous les 45 centres de santé que compte le district sanitaire de Bougouni ont été géolocalisés. Les données sur la population ont été fournies par la Direction nationale de la population. Elles concernent l’effectif de la population par commune en 2019. Ces données ont été désagrégées à l’échelle des villages en appliquant la méthode des proportions qui consiste à répartir la population par commune entre les villages au prorata de leur poids démographique. Le réseau routier est issu de la base routière de l’Institut Géographique du Mali. Cette base telle que fournie ne permettait pas de faire des analyses du réseau. Elle a donc été améliorée en s’inspirant de [22].
La mesure de l’accessibilité aux ressources a fait l’objet de nombreuses études dans le champ des transports, de l’aménagement urbain, de l’alimentation, de l’emploi ou dans le champ sanitaire [23]. Elle renvoie à la notion d’obstacle à l’accès d’un service ou d’une infrastructure. En analyse spatiale, l’accessibilité recouvre la plus ou moins grande facilité avec laquelle des lieux, des personnes ou des activités économiques peuvent être atteints [24]. Dans le domaine de la santé, elle fait référence à la facilité avec laquelle les ressources de soins de santé peuvent être atteintes à partir d’un emplacement donné [18,25]. Plusieurs méthodes existent pour mesurer l’accessibilité aux soins de santé. Dans cet article, la démarche méthodologique combine la méthode des aires d’attraction flottantes à deux étapes améliorées (E2SFCA), les calculs de distance et les analyses géostatistiques à savoir l’autocorrélation spatiale.
Pour l’analyse de l’évolution de l’offre et la demande en santé, trois méthodes complémentaires ont été mobilisées. Les calculs de distances, l’accessibilité spatiale et l’autocorrélation spatiale.
2.4.1 Calcul des distances d’accès au CSCom
Les distances sont calculées pour chaque village entre le centroïde du village et la localisation du centre de santé le plus proche. Les distances sont mesurées en km par la route sans tenir compte du type de voie ni de la saisonnalité.
Pour comprendre les raisons d’éloignement des localités par rapport aux centres de santé, nous avons fait recours à l’indice moyen du plus proche voisin (R). C’est un indice fréquemment utilisé dans des approches probabilistes de configurations spatiales pour décrire le degré de concentration d’un semis de points [26,27]. La distance moyenne au plus proche voisin est fonction du nombre N de points du semis et de la surface S, correspondant à l’emprise spatiale du semis :
L’indice R calcule alors le ratio Dppv/Dppv’. Si R est proche de 1, alors la position des points les uns par rapport aux autres est aléatoire. Si R s’élève au-dessus de 1, on observe alors une dispersion entre les points. Enfin, si la valeur de R est en dessous de 1, alors la distance entre les voisins les plus proches est inférieure à ce qui est attendu et marque une tendance à la concentration des points.
2.4.2 Accessibilité spatiale des centres de santé
La mesure de l’accessibilité fait référence au concept d’obstacles à l’accès d’un service dans une localité donnée pendant une période définie.
Nous avons utilisé la méthode améliorée du « Two-step floating catchment area » (E2SFCA) inspirée des travaux de [28]. L’approche utilisée dans cet article implique la création de zones flottantes qui prennent en compte l’offre et la demande existantes dans le zonage prédéterminé [29–31].
La première étape de calcul de l’indice d’accessibilité spatiale est formulée suivant la formule de [28] comme suit :
Où Rj est le rapport entre le centre de santé et la population, pondéré par le poids de la distance ; Sj, correspond à l’offre de soins en j ; P correspond à la population de la maille de la grille k qui se trouve à l’intérieur de la zone de chalandise j (dkj ∈ Dr) ; dkj est la distance entre k et j ; Dr est la nième sous-zone à l’intérieur de la zone de chalandise ; la distance pour la nième zone, notée Wr est déterminée par la distance pondérée jusqu’au centre de santé j,en tenant compte du frein de la distance f. La seconde étape du calcul consiste à rechercher pour chacune des localités i, tous les centres de santé j se trouvant à moins de 15 km, distance au-delà de laquelle les services sont dits inaccessibles comme expliqué dans les annuaires d’information sanitaire [14]. Les ratios centres de santé par habitant sont ensuite additionnés aux résultats de l’étape précédente.
Où
2.5 Indice Local de Moran (Ii) pour la détection des clusters d’accessibilité
L’Indice Local de Moran (Ii) a été choisi pour mesurer l’autocorrélation spatiale pour chaque observation en fonction du voisinage local [26–33]. Il vise à comprendre si les valeurs qui se ressemblent ont tendance à être proches dans le territoire ou, au contraire, sont totalement dispersées [34]. Ainsi, pour chaque observation, la valeur obtenue indique si celle-ci est située dans un contexte de valeurs similaires ou au contraire différentes. En plus de la carte des clusters, les valeurs de l’indice sont présentées dans un graphique cartésien appelé diagramme de Moran.
Un Indice élevé et une petite valeur P représentent un regroupement spatial de valeurs élevées (point chaud) ; tandis qu’un indice négatif faible et une petite valeur p représentent un regroupement spatial de valeurs faibles (point froid). Plus la valeur de l’indice est élevée ou faible, plus le regroupement est intense. Un LISA proche de zéro signifie qu’il n’y a pas de regroupement spatial significatif [35,36].
3.1 Distances d’accès aux centres de santé
La distance moyenne entre les villages et les centres de santé était de 9.8 km en 2019. Les localités les plus éloignées étaient à 32 km du centre de santé le plus proche. Sur les 488 villages que compte le district, 22% étaient à moins de 5 km d’un CSCom tandis que 14% étaient à plus de 15 km du centre de santé le plus proche. Cette moyenne diffère selon les communes. S’il faut en moyenne parcourir plus de 15 km pour se rendre au centre de santé dans les communes de Domba et Faradiele ou encore Kokele ; 5 à 8 km suffisent à Defina, Bladie-Tiemala, Ouroun, Bougouni ou encore Chantoula, Kola et Debelin (Fig. 2).

Figure 2: Répartition de la distance communale par rapport à la moyenne du district sanitaire en 2019
Environ 38% de la population avait accès à un centre de santé à moins de 5 km. En moyenne 88% y accédaient à moins de 15 km, alors que 12% sont restés loin des services de santé en 2019. Les communes de Faradiélé, Kokélé et Kouroulamini n’ont pas de centre de santé. Ce faisant, aucun habitant n’a accès à un centre de santé à moins de 5 km. Toutefois, plus de la moitié de leurs populations habitent à moins de 15 km du centre de santé le plus proche.
Les analyses géostatistiques (indice du plus proche voisin) réalisées sur les communes à distances moyennes supérieures à 10 km ont permis de comprendre les raisons des difficultés d’accès aux centres de santé de certaines localités du district de Bougouni (Figs. 3 et 4). Elles indiquent une configuration spatiale marquée par la dispersion des villages qui composent chacune de ces communes à l’exception de Sido où une configuration aléatoire est observée (Fig. 4). Cette dispersion des villages de ces communes rend difficile l’accès géographique. En outre, elle impose des efforts importants pour parvenir à une couverture optimale de l’ensemble de la population aux services de santé de base.

Figure 3: Indice du plus proche voisin observé dans les communes de Domba, Faradielé, Faragouaran et Kokelé

Figure 4: Indice du plus proche voisin observé dans les communes de Kouroulamini, Sibirila, Sido et Yinindougou
3.2 Accessibilité potentielle aux services de santé
La (Fig. 5A) permet de constater que les disparités spatiales d’accessibilité aux services de santé dans le cercle de Bougouni demeurent malgré l’augmentation substantielle du nombre de centres de santé. Globalement, l’accessibilité aux services de santé est très élevée dans la plupart des chefs-lieux de commune donc dans les villes et diminue graduellement avec la distance à l’exception de la commune urbaine de Bougouni qui présente un score moins important. Cette exception s’explique par la forte densité de la population dans la commune et un nombre moins important de centres de santé (80,469 habitants pour 4 centres de santé communautaire). Donc, contrairement à ce que l’on peut imaginer, c’est en ville que le score d’accessibilité est plus faible en raison du déséquilibre entre le nombre de centres de santé et la taille de la population.

Figure 5: Analyse de l’accessibilité potentielle et de l’autocorrélation spatiale de l’accessibilité potentielle dans le district sanitaire de Bougouni en 2019
Les zones à forte accessibilité sont situées au centre (Degné-Garalo), au nord (Keleya-Meridiéla) et au sud-ouest aux frontières Mafélé-Manankoro. En revanche, des scores relativement faibles sont observés à l’ouest de la commune de Syen Toula et Torakoro ; à Meridiéla et au sud-est de Dogo. Cette zone est marquée par la forêt-galerie donc, l’absence de la présence humaine. De faibles scores sont aussi observés dans la bande Est et Sud de la commune de Manankoro (Fig. 5A).
3.3 Identification des regroupements spatiaux de localités en fonction de leur score d’accessibilité
Cette analyse offre une lecture rapide de la structure spatiale de l’accessibilité aux services de santé.
La cartographie des indicateurs locaux d’association spatiale montre des regroupements qui permettent de mieux comprendre la structure spatiale de l’accessibilité potentielle aux centres de santé. Il en résulte une carte présentant des regroupements spatiaux des localités à faible (78) et à accessibilité élevée (61). Ainsi, des regroupements de localités à accessibilité élevée sont observés au centre entre la commune de Bladié-Banimonotié et Garalo, mais aussi dans les parties nord des communes de Dogo et Meridiéla. Leurs voisinages immédiats ont tendance à observer également des scores élevés.
En revanche des localités à faible accessibilité avec un voisin aux scores similaires sont observées dans la zone centre-ouest réparti à des proportions différentes entre les communes de Domba, Dogo, Zantiebougou, Keleya, Bougouni et Sido comme nous pouvons l’observer dans la (Fig. 5B). Des regroupements spatiaux négatifs sont aussi observés à l’ouest (Faragouaran, Meridiéla) et au sud-est (commune de Mafélé). Enfin, les valeurs non significatives sont retrouvées dans chacune des communes.
Les indicateurs locaux proposés à travers le nuage de points de Moran (Fig. 5C) sont riches d’enseignements sur deux points. D’abord sur le rôle spécifique du voisinage ensuite sur l’importance de l’agrégation dans le niveau d’autocorrélation spatiale. Par ailleurs, il convient de noter que le rapport d’association n’est pas significatif dans une proportion importante de localités.
En outre, en observant la distribution spatiale de la population au voisinage des centres de santé, il apparaît que toutes les localités peuplées disposent déjà d’un centre de santé (Fig. 6). Les centres de santé avec un voisinage caractérisé par des faibles effectifs de la population sont observés dans la partie nord du district. Les mêmes caractéristiques sont observées dans la zone comprise entre Bougouni et Garalo. Par ailleurs, des localités de 1000 à 2500 habitants sans centres de santé sont localisées par endroit à l’extrême sud du district et dans la partie nord-est. De même que des localités à faible effectif sans centre de santé.
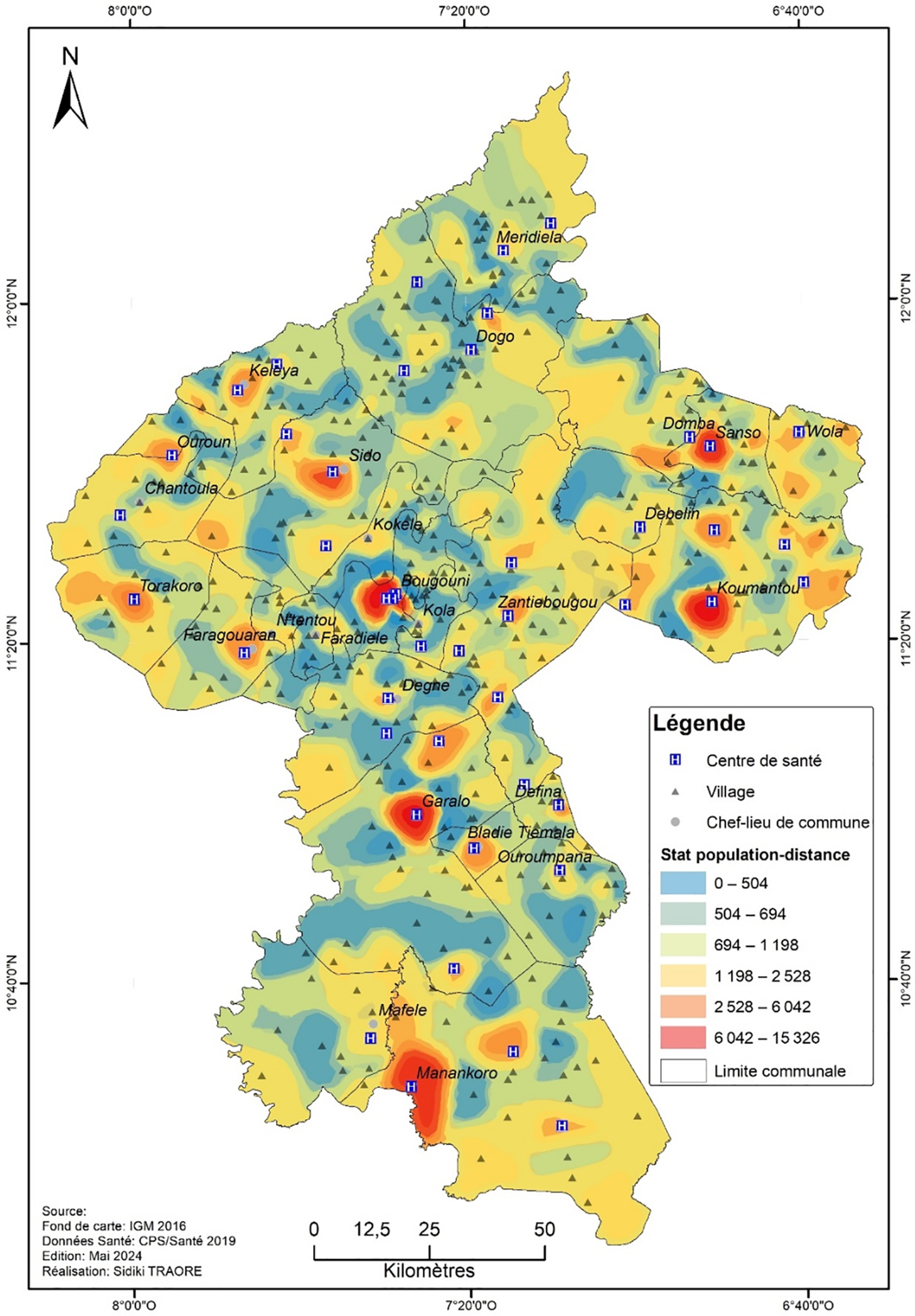
Figure 6: Statistiques spatiales sur la population au voisinage des centres de santé
3.4 Piste d’amélioration de l’accès aux centres de santé
Dans le district sanitaire de Bougouni, le nombre de centres de santé est insuffisant. Les emplacements des centres de santé complémentaire peuvent être optimisés de manière à ce que le maximum de personne y accède à une distance raisonnable. Dans ce sens, les outils d’analyse de réseau offrent des possibilités très séduisantes. Dans cet article nous avons réalisé une analyse emplacement- allocation [37] pour afin de proposer des pistes visant à réduire les distances à parcourir et à améliorer l’accessibilité. Par exemple, sur la base d’un centre de santé pour 5000 habitants, 125 centres de santé étaient nécessaires pour les soins de base dans le district de Bougouni. Seulement 46 sont disponibles. Pour implanter les 79 autres centres de santé de manière à ce que le maximum de la population y accède à une distance raisonnable nous avons optimisé la couverture afin de sélectionner les localités de manière à couvrir le plus de population possible avec la limite d’impédance 15 km. Ainsi, le solveur a été configuré pour sélectionner l’emplacement idéal pour construire les 79 centres de santé. Cette configuration pourrait permettre à 99.6% de la population d’accéder à un centre de santé à moins de 15 km de route. De même la part de la population située à moins de 5 km du centre de santé le plus proche passerait de 38% à 70% comme présenté dans le (Tableau 1).

Avec une telle configuration, seulement 2 localités du district sanitaire soit 0.4% de la population n’auraient accès à un centre de santé à moins de 15 km. Ce qui constituerait une performance dans le contexte malien marqué par une forte intrusion des politiques dans les décisions d’implantation des infrastructures sociales de base.
En Afrique de l’Ouest, l’éloignement des populations aux centres de santé est un problème crucial d’accès aux soins [9,38]. Pour remédier à ce problème, des efforts considérables sont nécessaires à l’échelle nationale comme au niveau des collectivités territoriales. Cette étude s’est concentrée sur la mesure de l’accessibilité géographique des populations aux centres de santé. Conformément à la politique du ministère de la Santé, les populations situées dans un rayon de 15 km de tout établissement sont considérées comme desservies par le système de santé, mais la distance idéale est de 5 km. En revanche, au de-là de 15 km, elle est considérée comme non desservi. À cet égard, l’étude a révélé que 88% de la population est desservie par les centres de santé actuels et que 12% sont mal desservis. Avec cette approche, aucun habitant des zones urbaines n’est mal desservi, c’est-à-dire en dehors d’un rayon de 15 km. Cela concorde avec les résultats du système local d’information sanitaire de 2018 [14], qui indique qu’environ 80% des habitants des districts sont desservis.
L’étude montre des inégalités dans la répartition des centres de santé. Des variations géographiques substantielles de l’accessibilité aux centres de santé y sont aussi observées. Ces différences sont particulièrement observées dans les communes peuplées malgré parfois l’existence de centres de santé.
Les présents résultats montrent des progrès encourageants essentiellement portés par l’extension du réseau de centres de santé communautaires. Tirant parti des normes de l’OMS, nous avons pu examiner les besoins en centres de santé en lien avec l’évolution de la population. Ainsi, l’extension du réseau de centres de santé a certes permis d’améliorer la couverture sanitaire des populations ; mais, elle est insuffisante face aux besoins d’une population qui en forte croissance.
Ces résultats sont d’une importance pratique dans le sens où la détermination de l’accessibilité géographique des populations aux centres de santé ouvre une nouvelle perspective pour repenser la politique de la couverture sanitaire. Habituellement, l’évaluation de la couverture sanitaire au Mali se base sur la population et la distance [14,15]. Cette manière de faire est insuffisante pour comprendre réellement l’accessibilité des populations aux soins de santé, car elle se limite seulement à la distance euclidienne qui sépare chaque centre de santé aux zones d’habitation comme le précisait [39]. La méthode utilisée dans cette recherche combine distance et disponibilité de l’offre, tout en s’affranchissant des frontières administratives [40]. Ces analyses ont permis de nuancer la perception sur la disponibilité de l’offre de santé. Le score d’accessibilité potentielle montre une diminution avec l’évolution de la population. Ce qui indique une pression démographique sur les centres de santé disponibles. Cette observation correspond également aux tendances observées dans les travaux similaires réalisés en Afrique [41–43]. La mesure de l’autocorrélation spatiale (LISA) a apporté une contribution indéniable à la compréhension de la structure spatiale. Elle a permis d’aller au-delà de l’analyse exploratoire des données pour intégrer des dimensions spatiales qui ne sont pas généralement prises en compte [44].
Cette recherche implique aussi de continuer à investir dans les infrastructures de santé et particulièrement dans les localités les moins desservies. Les infrastructures existantes sont principalement localisées dans les grandes villes et ne laissent aucune chance à des localités moins peuplées. La population rurale, qui représente 64 à 89% de la population totale dans certains cercles, reste parfois éloignée des services de soins de base. Toutefois, malgré la mise en service de plusieurs centres de santé et le recrutement de personnel ces dernières années, la qualité de prestation est jugée peu satisfaisante par une part importante de la population.
La présente recherche a analysé l’accessibilité géographique des populations aux soins de santé primaire dans le district sanitaire de Bougouni. Elle mobilise des méthodes d’analyse spatiales pour proposer des pistes permettant d’optimiser significativement l’accès géographique des populations aux services de santé. D’une manière générale, l’étude a montré qu’il existe des inégalités en termes d’accessibilité spatiale. Les populations situées dans le chef-lieu de commune ont un meilleur accès spatial aux soins de santé primaires. C’est-à-dire une meilleure proportion dans un rayon de 5 ou 15 km. Ce qui se traduit naturellement par une meilleure distance à parcourir pour se rendre au centre de santé le plus proche. De même, les populations établies dans les villes bénéficient d’un nombre élevé, se traduisant par un score E2SFCA nettement meilleur pour rapport à celui des coins reculés. Les résultats révèlent des inégalités d’accès dues à la structure spatiale des établissements humains du district. Au-delà de l’absence de centres de santé dans certaines localités, Bougouni est l’un des nombreux districts du pays où des facteurs géographiques entravent l’accès des populations aux soins de santé primaire. Sur les 45 centres de santé, 21 soit 45% sont localisés dans 5 communes sur les 26 communes que compte le district. Dans le district sanitaire de Bougouni, les escarpements, les collines, les glacis, les routes difficilement praticables pendant l’hivernage, la dispersion des localités les uns des autres, la faiblesse des infrastructures sont autant de facteurs qui jouent contre l’accès aux soins. Les résultats montrent également un déséquilibre entre le nombre de centres de santé et l’effectif de la population dans les grands centres urbains comme Bougouni. Enfin, le modèle d’accessibilité spatiale aux soins de santé primaires à Bougouni montre qu’il existe une variation dans la mesure de l’accessibilité. En outre, comme le montre l’étude, la distance par rapport au centre de santé le plus proche ne suffit pas à rendre compte de l’accessibilité des populations aux soins de centres de santé, car la proximité d’une installation ne garantit pas pour autant la disponibilité de la ressource ou encore son utilisation par la population. Il est tout de même important de relever que l’évaluation périodique de l’accessibilité aux soins de santé reste la pierre angulaire pour garantir que les populations ne soient pas marginalisées des soins de santé et des interventions vitales dont elles ont besoin. Enfin, les résultats de l’analyse des emplacements-allocation permettent de proposer les sites idéals pouvant permettre d’optimiser la couverture géographique du district sanitaire en service de santé. Par exemple, le taux de couverture de la population à moins de 5 km pourrait passer de 38% à 70%. Aussi, 95% de la population aurait accès au centre de santé le plus proche à moins de 10 km de route.
Remerciements/Acknowledgement: L’ auteur tient à exprimer sa profonde gratitude envers tous ceux qui l’ont soutenus et encouragés tout au long de ce travail de recherche.
Financements/Funding Statement: L’auteur n’a reçu aucun financement spécifique pour cette étude.
Disponibilité des données et du matériel/Availability of Data and Materials: les principales données sont issues des travaux de thèse de Sidiki Traoré. Les données de base sont fournies par la cellule de planification et de statistique du ministère de la Santé et l’Institut National de la Statistique (INSTAT-Mali).
Conflits d’intérêts/Conflicts of Interest: l’auteur déclare qu’il n’a pas de conflits d’intérêts à signaler en ce qui concerne la présente étude.
References
1. O’Donnell O. Access to health care in developing countries: breaking down demand side barriers. Cadernos de Saúde Pública. 2007;23(12):2820–34. doi:10.1590/S0102-311X2007001200003. [Google Scholar] [PubMed] [CrossRef]
2. Levesque JF, Harris MF, Russell G. Patient-centred access to health care: conceptualising access at the interface of health systems and populations. Int J Equity Health. 2013;12(1):18. doi:10.1186/1475-9276-12-18. [Google Scholar] [PubMed] [CrossRef]
3. Keita M. Migration et accès aux services de soins dans le district de Bamako (Mali) (Doctorat). Université Rennes 2, Université des Sciences Sociales et de Gestion de Bamako : Rennes; 2018. [Google Scholar]
4. Ngamini Ngui A, Apparicio P. L’accessibilité potentielle aux services de santé mentale à Montréal : approche par les systèmes d’information géographique. Revue d’Épidémiologie et de Santé Publique. 2011;59(6):369–78. doi:10.1016/j.respe.2011.05.004. [Google Scholar] [PubMed] [CrossRef]
5. Sangare M, Coulibaly YI, Coulibaly SY, Dolo H, Diabate AF, Atsou KM, et al. Factors hindering health care delivery in nomadic communities: a cross-sectional study in Timbuktu Mali. BMC Public Health. 2021;21(1):421. doi:10.1186/s12889-021-10481-w. [Google Scholar] [PubMed] [CrossRef]
6. Blanford JI, Kumar S, Luo W, MacEachren AM. It’s a long, long walk: accessibility to hospitals, maternity and integrated health centers in Niger. Int J Health Geogr. 2012;11(1):24. doi:10.1186/1476-072X-11-24. [Google Scholar] [PubMed] [CrossRef]
7. Gilson L, Lehmann U, Schneider H. Practicing governance towards equity in health systems: LMIC perspectives and experience. Int J Equity Health. 2017;16(1):171. doi:10.1186/s12939-017-0665-0. [Google Scholar] [PubMed] [CrossRef]
8. Aa I, Grove MA, Haugsjå AH, Hinderaker SG. High maternal mortality estimated by the sisterhood method in a rural area of Mali. BMC Pregnancy Childbirth. 2011;11(1):56. doi:10.1186/1471-2393-11-56. [Google Scholar] [PubMed] [CrossRef]
9. Hanson C, Cox J, Mbaruku G, Manzi F, Gabrysch S, Schellenberg D, et al. Maternal mortality and distance to facility-based obstetric care in rural southern Tanzania: a secondary analysis of cross-sectional census data in 226 000 households. Lancet Glob Health. 1 juill 2015;3(7):e387–95. [Google Scholar] [PubMed]
10. Agbenyo F, Marshall Nunbogu A, Dongzagla A. Accessibility mapping of health facilities in rural Ghana. J Transp Health. 2017;6:73–83. [Google Scholar]
11. Willcox ML, Peersman W, Daou P, Diakité C, Bajunirwe F, Mubangizi V, et al. Human resources for primary health care in sub-Saharan Africa: progress or stagnation? Hum Resour Health. 2015;13(1):76. doi:10.1186/s12960-015-0073-8. [Google Scholar] [PubMed] [CrossRef]
12. Huerta Munoz U, Källestål C. Geographical accessibility and spatial coverage modeling of the primary health care network in the Western Province of Rwanda. Int J Health Geogr. 2012;11(1):40. doi:10.1186/1476-072X-11-40. [Google Scholar] [PubMed] [CrossRef]
13. Sissoko N. Programme de développement socio-sanitaire 2014–2018 (PRODESS III). Bamako: Cellule de planification et de statistique secteur de la santé, développement social et promotion de la famille ; 2014. p. 234. Disponible sur : http://www.sante.gov.ml/index.php/2014-11-10-17-29-36/documents-politiques22/item/2211-programme-de-developpement-socio-sanitaire-2014-2018-prodess-iii. [cité 25 janv 2019]. [Google Scholar]
14. CPS/Santé. Annuaire statistique 2018 du système local d’information sanitaire du Mali. Bamako: Direction générale de la santé et de l’hygène publique ; (SLIS) ; 2019. p. 195. Disponible sur : https://apps.who.int/iris/bitstream/handle/10665/181938/EB93_Inf.Doc-6_fre.pdf?sequence=1&isAllowed=y. [cité 25 janv 2019]. [Google Scholar]
15. Sissoko N. Plan décennal de développement sanitaire et social (PDDSS) 2014–2023. Bamako: Cellule de planification et de statistique secteur de la santé, développement social et promotion de la famille ; 2012. p. 97. Disponible sur : http://www.sante.gov.ml/index.php/2014-11-10-17-29-36/documents-politiques22/item/2210-plan-decennal-de-developpement-sanitaire-et-social-pddss-2014-2023. [cité 25 janv 2019]. [Google Scholar]
16. CIDS. Schéma d’aménagement et de développement durable du cercle de Yelimané 2011–2025 Tom1: Diagnostic des secteurs de développement. Yelimané : Région de Kayes; 2010. p. 134. Report No: Collectif Ingenieurs Développement Sahel SARL. Disponible sur :http://wordpress.developpementlocal-sahel.org/. [cité 25 janv 2019]. [Google Scholar]
17. Siby M. Les processus de développement territorial dans la région de Kayes au Mali : approche territoriale du développement durable (phdthesis). Université de Lorraine ; 2020. Disponible sur : https://hal.univ-lorraine.fr/tel-02987053. [cité 30 juin 2019]. [Google Scholar]
18. Jin C, Cheng J, Lu Y, Huang Z, Cao F. Spatial inequity in access to healthcare facilities at a county level in a developing country: a case study of Deqing County, Zhejiang China. Int J Equity Health. 2015;14(1):67. doi:10.1186/s12939-015-0195-6. [Google Scholar] [PubMed] [CrossRef]
19. Cissé I, Maiga AY, Bélières JF, Traoré A, Kounkantji B. Croissance démographique, développement de la culture du coton et gestion durable des ressources naturelles en zone Mali sud : rapport synthétique IER ; 2007. Disponible sur : http://agritrop.cirad.fr/543458/1/document_543458.pdf. [cité 23 juill 2022]. [Google Scholar]
20. Dufumier M. Etude des systèmes agraires et typologie des systèmes de production agricole dans la région cotonnière du Mali. Paris: Institut National Agronomique Paris-Grignon; 2005. p. 83. [Google Scholar]
21. Sidibé D. Prévalence et facteurs associés à la rougeole dans le district sanitaire de Bougouni, Yanfolila et de Kolondieba (Thesis). Bamako: USTTB; 2023. Disponible sur : https://www.bibliosante.ml/handle/123456789/12422. [cité 29 avr 2024]. [Google Scholar]
22. Dembélé S. Dynamique socio-spatiale de la ville de Bamako et environs (Thèse de Doctorat en Géographie). Caen : Université de Caen Normandie ; 2017. Disponible sur : http://www.documentation.ird.fr/hor/fdi:010075426. [cité 7 nov 2020]. [Google Scholar]
23. Lucas-Gabrielli V. L’accessibilité aux médecins généralistes en Île-de-France : méthodologie de mesures des inégalités infra-communales Working Papers DT80. 2019. p. 114. [Google Scholar]
24. Bavoux JJ, Chapelon L. Dictionnaire d’analyse spatiale. Paris: A. Colin; 2014. p. 607. [Google Scholar]
25. Tao Z, Cheng Y, Liu J. Hierarchical two-step floating catchment area (2SFCA) method: measuring the spatial accessibility to hierarchical healthcare facilities in Shenzhen, China. Int J Equity Health. 2020;19(1):164. doi:10.1186/s12939-020-01280-7. [Google Scholar] [PubMed] [CrossRef]
26. Feuillet T, Cossart E, Commenges H. Manuel de géographie quantitative: concepts, outils, méthodes. France: Armand Colin; 2019. p. 237. [Google Scholar]
27. Mathian H, Sanders L, Ruas A. Objets géographiques et processus de changement : approches spatio-temporelles. ISTE. London; 2014. p. 179. [Google Scholar]
28. Luo W, Qi Y. An enhanced two-step floating catchment area (E2SFCA) method for measuring spatial accessibility to primary care physicians. Health Place. 2009;15(4):1100–7. doi:10.1016/j.healthplace.2009.06.002. [Google Scholar] [PubMed] [CrossRef]
29. McGrail MR. Spatial accessibility of primary health care utilising the two step floating catchment area method: an assessment of recent improvements. Int J Health Geogr. 2012;11(1):50. doi:10.1186/1476-072X-11-50. [Google Scholar] [PubMed] [CrossRef]
30. Asamoah-Akuoko L, Appiah B, Delaney M, M’baya B, Tagny CT, Bates I. The status of blood supply in sub-Saharan Africa: barriers and health impact. Lancet. 2023;402(10398):274–6. doi:10.1016/S0140-6736(23)01164-9. [Google Scholar] [PubMed] [CrossRef]
31. Benhlima O, Riane F, Puchinger J, Bahi H. Assessment of spatial accessibility to public hospitals in Casablanca by car. Transp Res Procedia. 2023;72:2976–83. doi:10.1016/j.trpro.2023.11.844. [Google Scholar] [CrossRef]
32. Langford M, Higgs G, Fry R. USW-FCA2: an ArcGIS add-In tool to compute enhanced two-step floating catchment area accessibility scores. 2015. doi:10.13140/RG.2.1.3178.8884. [Google Scholar] [CrossRef]
33. Chen Y. An analytical process of spatial autocorrelation functions based on Moran’s index. PLoS One. 2021;16(4):e0249589. doi:10.1371/journal.pone.0249589. [Google Scholar] [PubMed] [CrossRef]
34. Gumuchian H, Marois C. Chapitre 1. La géographie, discipline de recherche. In : Initiation à la recherche en géographie : Aménagement, développement territorial, environnement. Montréal : Presses de l’Université de Montréal ; 2018. p. 15–61. Thématique Sciences sociales. Disponible sur : http://books.openedition.org/pum/14795. [cité 24 mars 2021]. [Google Scholar]
35. Chen Y. Spatial autocorrelation equation based on Moran’s index. Sci Rep. 2023;13(1):19296. doi:10.1038/s41598-023-45947-x. [Google Scholar] [PubMed] [CrossRef]
36. Lemmerz T, Herlé S, Blankenbach J. Geostatistics on real-time geodata streams—high-frequent dynamic autocorrelation with an extended spatiotemporal moran’s I index. ISPRS Int J Geo Inf. 2023;12(9):350. doi:10.3390/ijgi12090350. [Google Scholar] [CrossRef]
37. Al-Sabbagh TA. GIS location-allocation models in improving accessibility to primary schools in Mansura city-Egypt. GeoJournal. 2022;87(2):1009–26. doi:10.1007/s10708-020-10290-5. [Google Scholar] [CrossRef]
38. Jacquemot P. Les systèmes de santé en Afrique et l’inégalité face aux soins. Afr Contemp. 2012;243(3):95–7. [Google Scholar]
39. Traoré S. Dynamique démographique et développement territorial au Mali : analyse comparée des territoires de Bougouni, Bla et Yelimané (Thèse de Doctorat en Géographie). Aubervilliers : Université Paris-Saclay ; 2023. Disponible sur : https://www.theses.fr/2023UPASU007. [cité 24 mars 2021]. [Google Scholar]
40. Lucas-Gabrielli V, Mangeney C. Comment améliorer les mesures d’accessibilité aux soins pour mieux cibler les zones sous-denses ? Revue d’Épidémiologie et de Santé Publique. 2019;67(7):S25–32. doi:10.1016/j.respe.2018.12.061. [Google Scholar] [PubMed] [CrossRef]
41. Noor AM, Zurovac D, Hay SI, Ochola SA, Snow RW. Defining equity in physical access to clinical services using geographical information systems as part of malaria planning and monitoring in Kenya. Tropical Med Int Health. 2003;8(10):917–26. doi:10.1046/j.1365-3156.2003.01112.x. [Google Scholar] [PubMed] [CrossRef]
42. Ndonky A, Oliveau S, Lalou R, Dos Santos S. Mesure de l’accessibilité géographique aux structures de santé dans l’agglomération de Dakar. Cybergeo : European J Geogr ; 2015. Disponible sur : http://journals.openedition.org/cybergeo/27312. [cité 9 sept 2019]. [Google Scholar]
43. Shen C, Zhou Z, Lai S, Lu L, Dong W, Su M, et al. Measuring spatial accessibility and within-province disparities in accessibility to county hospitals in Shaanxi Province of Western China based on web mapping navigation data. Int J Equity Health. 2020;19(1):99. doi:10.1186/s12939-020-01217-0. [Google Scholar] [PubMed] [CrossRef]
44. Oliveau S. Autocorrélation spatiale : leçons du changement d’échelle. L’Espace géographique. 2010;39(1):51–64. doi:10.3917/eg.391.0051. [Google Scholar] [CrossRef]
Cite This Article
 Copyright © 2024 The Author(s). Published by Tech Science Press.
Copyright © 2024 The Author(s). Published by Tech Science Press.This work is licensed under a Creative Commons Attribution 4.0 International License , which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.


 Submit a Paper
Submit a Paper Propose a Special lssue
Propose a Special lssue View Full Text
View Full Text Download PDF
Download PDF Downloads
Downloads
 Citation Tools
Citation Tools