 Open Access
Open Access
ARTICLE
Impact du traitement carcinologique sur le fonctionnement sexuel et l’image du corps des patientes tunisiennes en rémission d’un cancer du sein localisé
Impact of Cancer Treatment on Sexual Functioning and Body Image of Tunisian Patients in Remission from Localized Breast Cancer
1 Service de psychiatrie C, CHU Hedi Chaker, Sfax, 3000, Tunisie
2 Service de carcinologie médicale, CHU Habib Bourguiba, Sfax, 3029, Tunisie
3 Faculté de médecine de Sfax, Université de Sfax, Sfax, 3029, Tunisie
* Corresponding Author: Nada Charfi. Email:
Psycho-Oncologie 2024, 18(3), 241-248. https://doi.org/10.32604/po.2024.049038
Received 26 December 2023; Accepted 23 August 2024; Issue published 12 September 2024
RÉSUMÉ
Le diagnostic et la prise en charge du cancer du sein (CS) affectent d’une manière complexe la vie sexuelle des femmes et touchent au symbole de la féminité, qui est très important dans la constitution de l’image du corps. Nos objectifs ont été d’évaluer le fonctionnement sexuel et l’image du corps des patientes en rémission d’un CS localisé, de déterminer les liens entre ces deux paramètres et d’étudier leur rapport avec les modalités thérapeutiques du CS. Nous avons mené une étude transversale, descriptive et analytique au sein des services d’oncologie médicale et de radiothérapie du centre hospitalo-universitaire Habib Bourguiba de Sfax, de février à août 2022. Pour chaque patiente, une fiche de renseignements cliniques a été remplie ainsi que deux échelles psychométriques : Female Sexual Function Index (FSFI) pour évaluer le fonctionnement sexuel, et Body Image Scale (BIS) pour explorer l’image du corps. La série étudiée comprenait 74 patientes dont l’âge moyen était de 51,55 ans. Elles ont été traitées par chirurgie conservatrice (44,6%) ou radicale (55,4%), chimiothérapie (87,8%), hormonothérapie (79,7%), thérapies ciblées (36,5%) et radiothérapie (97,3%). Elles présentaient une dysfonction sexuelle (DS) dans 51,4% des cas et un désir sexuel hypoactif dans 87,8% des cas. Un trouble de l’image du corps a été trouvé dans 36,5% des cas, et était significativement associé à la présence de DS (p = 0,001). Le score total du FSFI (p = 0,001) ainsi que les sous-scores du désir (p = 0,005), de l’excitation (p = 0,003), de l’orgasme (p = 0,002), de la satisfaction (p < 0,001) et de la douleur (p = 0,03) ont été significativement plus bas chez les patientes ayant un trouble de l’image du corps. La présence de DS n’était associée à aucune modalité thérapeutique. Par contre, la présence d’un trouble de l’image du corps était significativement associée au type radical de la chirurgie (p = 0,003) et à la chimiothérapie (p = 0,001). Notre étude a montré des prévalences relativement élevées des DS et du trouble de l’image du corps chez les femmes en rémission d’un CS. Ces deux paramètres semblent être étroitement liés, et ce lien serait entretenu par la mastectomie et la chimiothérapie qui ressortent comme des modalités thérapeutiques associées à la perturbation de l’image du corps. D’où l’importance du soutien psychologique dans le suivi médical des patientes opérées afin de les aider à surmonter toutes les difficultés physiques, psychologiques et sexuelles auxquelles elles sont sujettes.Abstract
The diagnosis and the management of breast cancer (BC) affect in a complex way women’s sexual lives and touch the symbol of femininity, which is very important in the constitution of the body image. Our objectives were to assess the sexual functioning and the body image of patients in remission of localized BC, to determine the links between these two parameters, and to study their relationship with the therapeutic modalities. We conducted a cross-sectional, descriptive, and analytical study in the medical oncology and radiotherapy departments of Habib Bourguiba University Hospital Center in Sfax (Tunisia), between February and August 2022. Patients were assessed based on a clinical information sheet and two psychometric scales exploring sexual functioning and body image: Female Sexual Function Index (FSFI) and Body Image Scale (BIS). The sample comprised 74 patients with a mean age of 51.55 years. They were treated by conservative or radical surgery (44.6% and 55.4%, respectively), chemotherapy (87.8%), hormone therapy (79.7%), targeted therapies (36.5%), and radiotherapy (97.3%). A rate of 51.4% of women had sexual dysfunction (SD), 87.8% had hypoactive sexual desire and 36.5% had body image disorder. The body image disorder was significantly associated with DS (p = 0.001). The total FSFI score (p = 0.001) as well as the subscores of desire (p = 0.005), arousal (p = 0.003), orgasm (p = 0.002), satisfaction (p < 0.001), and pain (0.03) were significantly lower in patients with body image disorder. The presence of a SD was not associated with any therapeutic modality. In contrast, the presence of body image disorder was significantly associated with the radical type of surgery (p = 0.003) and chemotherapy (p = 0.001). Our results showed a relatively high frequency of SD and body image disorder in women in remission from BC. These two parameters seem to be closely linked, and this link would be maintained by mastectomy and chemotherapy, which appear to be therapeutic modalities incriminated in the disturbance of body image. Hence the importance of medical follow-up and psychological support for these operated patients to help them overcome all the physical, psychological, and sexual difficulties to which they are exposed.MOTS CLÉS
Keywords
Le cancer du sein (CS) est un problème de santé publique majeur. Selon les données de l’organisation mondiale de la santé, 2,3 millions nouveaux cas diagnostiqués et 685 000 décès liés au CS ont été recensés dans le monde en 2020 [1]. En Tunisie, le CS est le premier cancer féminin en termes de fréquence (33%), avec environ 1600 nouveaux cas diagnostiqués par an [2]. Le diagnostic de CS est une expérience généralement dévastatrice aussi bien pour la patiente que pour son partenaire [3]. Il confronte la femme à de nombreux désordres personnels et conjugaux retentissant d’une manière complexe sur sa vie sexuelle [4]. Du fait qu’il touche un organe chargé de symboles, le CS peut retentir sur différentes dimensions de la femme, en particulier la maternité et la féminité. La féminité est définie par les caractéristiques physiologiques et anatomiques propres à la femme, qui sont aussi conditionnées par l’environnement socioculturel et religieux. Ce cancer nuit au symbole le plus apparent de la féminité, qui est très important dans la constitution de l’image du corps.
Le traitement du CS a connu de grandes avancées au cours des dernières décennies. Dans les pays à revenus élevés, le taux de mortalité par CS comparatif par âge a chuté de 40% entre les années 1980 et 2020 [1]. Malgré ce progrès, il est indéniable que le traitement du CS peut causer une grande détresse, a fortiori en cas de chirurgie mutilante. Il va perturber l’image corporelle et altérer le fonctionnement sexuel, en particulier pour les femmes les plus jeunes et/ou sexuellement actives [3]. Cette altération du fonctionnement sexuel semble être associée à une moins bonne qualité de vie. Or, devant l’augmentation de l’espérance de vie des patientes atteintes d’un CS, leur qualité de vie, en l’occurrence sexuelle, devrait susciter l’intérêt des cliniciens dans une perspective d’amélioration et de prévention. Pour cela, la détection d’une dysfonction sexuelle (DS) ainsi que la prise en charge de cette condition chez les femmes traitées pour un CS nécessitent une attention particulière d’un point de vue clinique et une meilleure compréhension des facteurs qui y sont liés. C’est un problème complexe et multifactoriel que les cliniciens devraient aborder grâce à la collaboration d’une équipe multidisciplinaire.
Les objectifs de notre étude étaient d’évaluer le fonctionnement sexuel et l’image du corps des patientes en rémission d’un CS localisé, de déterminer les liens entre ces deux paramètres et d’étudier leurs rapports avec les modalités thérapeutiques du CS.
Nous avons mené une étude transversale, descriptive et analytique, auprès d’une série de patientes suivies pour un CS dans les services d’oncologie médicale et de radiothérapie du centre hospitalo-universitaire (CHU) Habib Bourguiba, à Sfax (Tunisie). L’étude s’est déroulée au cours de la période allant de février à août 2022. Ont été incluses toutes les femmes âgées entre 18 et 65 ans, mariées et sexuellement actives, en rémission complète d’un CS localisé opéré par chirurgie conservatrice ou radicale au cours de la période allant de septembre 2018 à décembre 2019. Elles étaient à au moins un an après la fin de la prise en charge initiale (c’est-à-dire après la fin de la chimiothérapie (CT) et/ou de la radiothérapie (RT) si l’une ou les deux modalités ont été indiquées, sinon après la chirurgie). Nous avons choisi le délai d’un an minimum après la fin des traitements pour s’assurer que la femme n’a pas rechuté et qu’elle n’est plus entrain de subir les effets secondaires des traitements oncologiques, et pour que la population soit la plus homogène possible avec des reculs de rémission rapprochés.
Ces patientes ont donné un consentement oral libre et éclairé pour participer à l’étude, après leur avoir expliqué ses buts et garanti l’anonymat des données. Les critères de non-inclusion ont été la chirurgie prophylactique du sein (pathologie non cancéreuse), la reconstruction mammaire, la rechute de la maladie, la présence d’une maladie organique et/ou mentale graves et les antécédents de DS chez la femme et/ou chez le mari en s’appuyant sur les déclarations des participantes. Pour les pathologies mentales graves, ells ont été éliminées grâce à un entretien psychiatrique structuré utilisant les critères du manuel diagnostique et statistique des troubles mentaux dans sa cinquième edition (DSM-5).
Le recueil des données s’est basé sur un hétéro-questionnaire ayant porté sur les caractéristiques sociodémographiques et a été complété par la consultation des dossiers médicaux pour préciser les données cliniques et thérapeutiques. Deux échelles psychométriques auto-administrées ont été utilisées pour évaluer le fonctionnement sexuel et l’image du corps. La consigne a été proposée à haute voix par l’interviewer, ainsi que les items qui ont été traduits en arabe et expliqués, en particulier pour les participantes qui avaient un niveau scolaire limité.
Female Sexual Function Index (FSFI)
Le Female Sexual Function Index est l’instrument le plus largement utilisé pour l’étude de la DS féminine. Nous avons utilisé une version validée en langue française. Cette échelle comporte 19 questions qui recouvrent les domaines suivants: désir, excitation, lubrification, orgasme, satisfaction et douleur. Le score total peut varier de 2 à 36. Un score total limite ≤26,55 suggère la présence d’une DS féminine [5,6]. Concernant le domaine du désir, un score ≤5 suggère la présence d’un désir sexuel hypoactif [7]. Le FSFI a montré de fortes propriétés psychométriques soutenant son utilisation continue pour surveiller le fonctionnement sexuel et les dysfonctionnements liés au cancer chez les femmes sexuellement actives ayant survécu au cancer [8].
La version française de l’échelle d’image corporelle de Hopwood, qui est l’instrument le plus utilisé pour l’évaluation de l’image du corps chez les patientes avec un CS traité, a été utilisée dans notre étude. Les items sont cotés sur une échelle de 4 points, allant de 0 « pas du tout » à 3 « beaucoup ». Le score total varie de 0 à 30 et peut être calculé en sommant les dix éléments. Plus le score est élevé, plus l’image corporelle est perturbée. Un score seuil de 10 suggère la présence d’un trouble de l’image du corps [9–11].
Les données ont été traitées à l’aide du logiciel SPSS dans sa 23ème version. La normalité de la distribution a été vérifiée pour chaque variable quantitative à l’aide du test de Shapiro-Wilk. La comparaison des fréquences a été faite soit par le test de « Chi-deux » soit par le test exact de « Fischer ». La comparaison de deux moyennes a été réalisée soit par le test t de Student pour échantillons indépendants soit par le test U de Mann-Whitney et les corrélations ont été réalisées soit par le test de corrélation r de Pearson soit par le test de Spearman, en fonction de la distribution des paramètres. Le niveau de significativité a été fixé à p < 0,05.
Soixante-quatorze patientes ont été incluses dans notre étude. Leur âge moyen était égal à 51,55 ans avec un minimum de 36 et un maximum de 64 ans. Le CS était un carcinome canalaire infiltrant dans 82,4% des cas (N = 61) et il a été traité par chirurgie mammaire radicale dans 55,4% des cas (N = 41).
Les autres caractéristiques sociodémographiques, cliniques et thérapeutiques sont présentées dans le Tableau 1.

Les résultats de l’évaluation du fonctionnement sexuel durant les quatre dernières semaines moyennant le FSFI sont présentés dans le Tableau 2.

La répartition des scores du FSFI a permis d’objectiver que 51,4% des patientes (N = 38) avaient un score total inférieur ou égal à 26,55 indiquant la présence d’une DS et que 87,8% des patientes (N = 65) avaient un sous-score du désir inférieur ou égal à cinq indiquant la présence d’un désir sexuel hypoactif.
Les sous-scores les plus bas du FSFI concernaient les domaines de l’orgasme, du désir et de l’excitation.
L’évaluation de l’image du corps par le BIS a montré un score total médian de 4 avec des extrêmes de 0 et de 26. Vingt-sept patientes (36,5%) avaient un score BIS supérieur ou égal à 10, indiquant la présence d’un trouble de l’image du corps (Tableau 2).
Nous avons trouvé que la présence d’un trouble de l’image du corps était significativement corrélée à la présence d’une DS (p = 0,001). De plus, les deux scores du FSFI et du BIS étaient négativement corrélés l’un à l’autre (p = 0,001; r = −0,41).
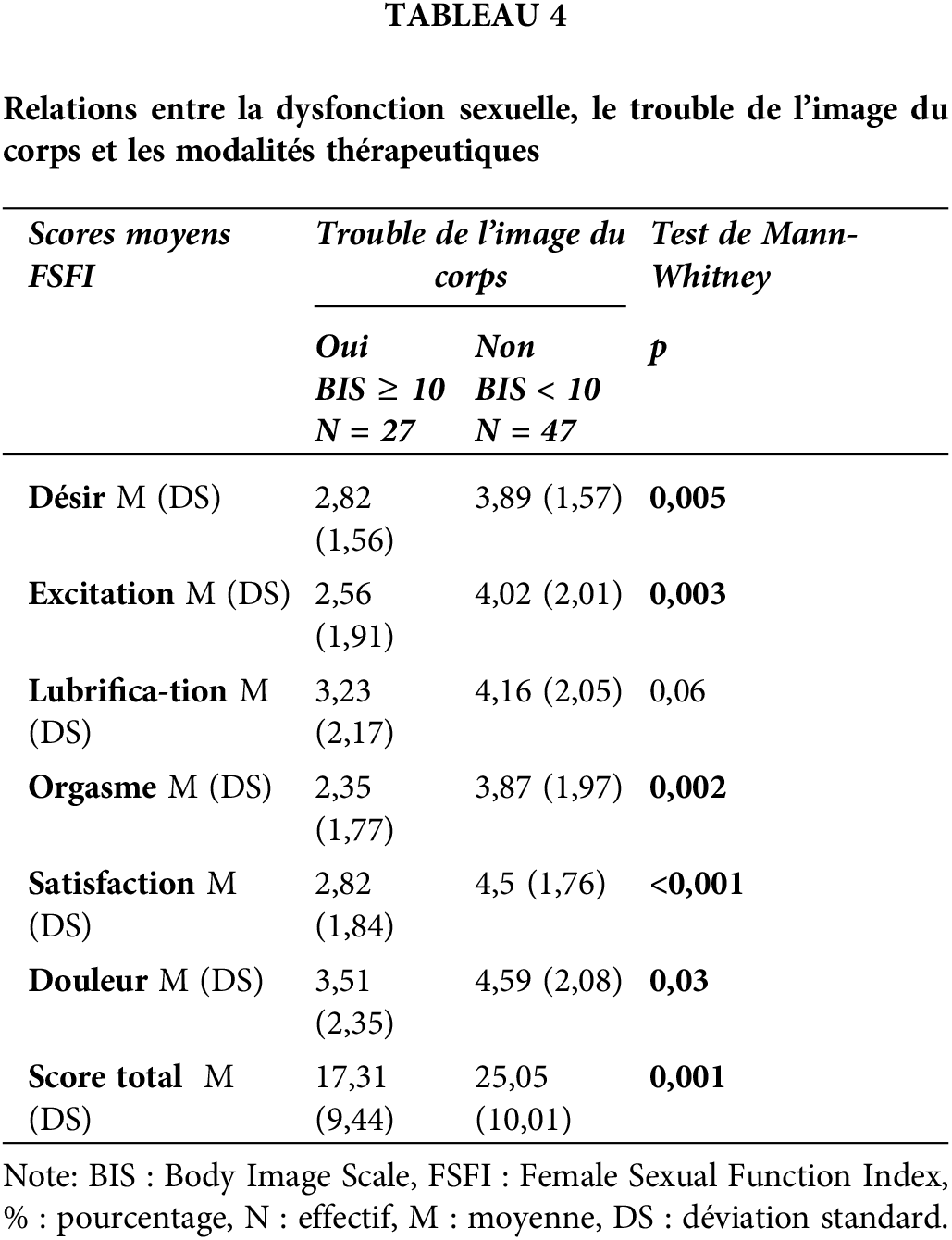
Le score total du FSFI ainsi que tous les sous-scores du FSFI, excepté celui de la dimension de lubrification, ont été significativement plus bas chez les patientes ayant un trouble de l’image du corps (Tableau 3).

La présence d’un trouble de l’image du corps était significativement corrélée à la chirurgie mammaire radicale (p = 0,003) et au traitement par CT (p = 0,001). Par contre, la présence d’une DS n’était pas corrélée aux modalités thérapeutiques (Tableau 4).
Fonctionnement sexuel et image du corps après un cancer du sein
Dans notre étude, l’évaluation du fonctionnement sexuel a montré que 51,4% des patientes présentaient une DS et 87,8% présentaient un désir sexuel hypoactif. Selon une revue canadienne de la littérature [12], les prévalences des DS sont très variables, oscillant entre 32% et 93%. Ainsi, notre résultat rejoint ceux rapportées dans la littérature internationale. Il se rapproche également des prévalences trouvées dans les études tunisiennes de Mnif et al. [13] et de Smida et al. [14], qui étaient de 45,3% et de 48%, respectivement.
Il convient de noter que nos résultats ne concernent que le fonctionnement sexuel des patientes dans le cadre de couples hétérosexuels. En effet, l’homosexualité demeure un tabou dans notre contexte arabo-musulman. Les relations homosexuelles féminines ne sont pas acceptées socialement et même si elles existent, elles restent discrètes. Ceci complique la recherche sur la sexualité après CS dans le cadre de couples homosexuels.
Les prévalences assez élevées des DS et du désir sexuel hypoactif relevées dans notre étude pourraient avoir plusieurs explications. D’un point de vue psychologique, les seins sont considérés comme des organes sexuels sensuels, source de plaisir et d’excitation pendant l’intimité [15]. Après un CS, les patientes se retrouvent atteintes dans leur identité féminine ce qui peut affecter négativement leurs relations sexuelles [16]. En plus, le désir sexuel régresse souvent avec des conditions de stress très importantes. Les soucis par rapport à l’évolution de la maladie et les conséquences des traitements, les changements de l’apparence physique et la fatigue peuvent entraîner une baisse importante de la libido [17]. D’un point de vue biologique, la perte de la production d’androgènes ovariens secondaire au traitement carcinologique peut entraîner une diminution du désir et de l’excitation [18].
Dans notre étude, 36,5% des patientes présentaient un trouble de l’image du corps ; ce qui rejoint les données de la littérature. Dans l’étude de Chopra et al. [19] 30% des survivantes d’un CS ont exprimé une insatisfaction vis-à-vis de leur image du corps. De même, l’étude tunisienne de Mnif et al. [13], qui a porté sur des femmes en rémission d’un CS, a montré que 47,7% d’entre-elles avaient un trouble de l’image du corps.
En effet, le sein a une signification symbolique forte, car il représente le symbole de la féminité, de la maternité et de l’attractivité sexuelle [20,21]. La mutilation de cet organe entraine une atteinte de l’intégrité physique, avec une sensation de vide et de fragmentation du corps féminin [21,22]. A ceci s’ajoutent la déformation physique, les cicatrices des plaies chirurgicales, les rétractions cutanées, la présence d’un lymphœdème et la prise de poids [23,24]. De ce fait, même après guérison, l’ablation mammaire laisse une cicatrice indélébile, aussi bien physique que psychique liée à une perte du lien avec le corps. C’est pour cela que les survivantes du CS rapportent souvent une insatisfaction vis-à-vis de leur apparence, avec évitement des rassemblements et des interactions sociales, une difficulté à se regarder nues et une perte perçue de l’intégrité corporelle [25]. Ces femmes se sentent moins attrayantes, indésirables et perçoivent la maladie et les traitements comme une mutilation totale ou partielle de leur propre corps [20,21]. En fait, la stigmatisation liée à la prise de poids et les « normes de beauté » véhiculées dans la société moderne peuvent faire paraître le corps comme gras, inadéquat et inacceptable [26].
Lien entre le fonctionnement sexuel et l’image du corps
Nous avons trouvé que les patientes ayant un trouble de l’image du corps étaient significativement plus enclines à présenter une DS. Il s’agissait d’une altération du désir sexuel, de l’excitation, de l’orgasme et de la satisfaction sexuelle, et de plus de douleurs lors des rapports sexuels. Seul le domaine de la lubrification vaginale n’était pas associé au trouble de l’image du corps. Des résultats similaires ont été rapportés dans plusieurs études antérieures qui ont montré que la perturbation de l’intégrité physique augmentait significativement le risque de DS chez les femmes atteintes de CS, même plusieurs années après la fin du traitement carcinologique [3,20,27].
Deux arguments majeurs peuvent être avancés pour expliquer le lien entre ces deux paramètres. Premièrement, la perception négative de son corps et la peur du rejet par le partenaire peuvent être au cœur du dysfonctionnement dans la relation sexuelle. Suite au traitement carcinologique, ces femmes n’osent plus exposer leurs corps devant leurs partenaires, et leur estime de soi s’affaiblit. De ce fait, la tension, le doute et l’impuissance apparaissent, ce qui peut affecter la vie sexuelle du couple, aboutissant à l’apparition d’une DS [27,28]. Deuxièmement, l’ablation du sein se manifeste comme une mutilation du corps féminin provoquant des changements dans la compréhension de son moi sexuel [20,24]. Ainsi, avec une identité fragilisée et un véritable conflit existentiel, partager son corps avec le partenaire peut devenir un fardeau [22].
Lien entre le fonctionnement sexuel, l’image du corps et les modalités thérapeutiques
Dans notre étude, la présence de DS n’était associée ni au type de chirurgie, ni aux différents traitements carcinologiques associés. Le taux des DS chez les patientes ayant subi une mastectomie était de 51,2%. C’est quasiment le même (51,5%) que celui trouvé dans les cas de tumorectomie. Notre résultat pourrait être expliqué par le fait que, même après une chirurgie conservatrice, il y aura une modification de la forme du sein avec apparition d’une asymétrie qui s’accentue avec le temps et une éventuelle prise de poids. La cicatrice va aussi se rétracter et il y aura une altération cutanée. Tout ceci pourrait contribuer à l’altération de l’image corporelle et de la sexualité surtout en l’absence d’une chirurgie réparatrice, comme c’était le cas pour nos patientes.
Le lien entre le traitement du CS et l’altération du fonctionnement sexuel a été largement rapporté dans la littérature. Dans une revue systématique de la littérature qui a porté sur 1221 articles sur le CS [20], l’association entre la chirurgie mammaire pour un CS et les DS a été trouvée dans 56,4% des articles.
L’étude de la relation entre le type de chirurgie mammaire et le fonctionnement sexuel a donné lieu à des résultats divergents dans la littérature. Certaines études ont montré que la mastectomie avait un impact négatif, sur le fonctionnement sexuel des femmes atteintes d’un CS, plus important que celui de la chirurgie mammaire conservatrice [20,22]. D’après l’étude menée par Taze et Kanan, sur le vécu des femmes après le traitement chirurgical du CS [29], cet impact touche plusieurs domaines sexuels, notamment le désir, l’excitation et l’orgasme, persistant au moins six mois après mastectomie, et comporte aussi des préoccupations concernant l’attrait sexuel. Alors que d’autres études n’ont pas objectivé d’effet différentiel du type de chirurgie en termes de fonctionnement sexuel [15,16].
Le traitement anticancéreux systémique peut engendrer aussi une baisse globale du désir sexuel. En effet, les symptômes de l’insuffisance ovarienne engendrée par les anti-œstrogènes comprennent souvent une perte de la lubrification vaginale et parfois une atrophie de la vulve et des parois de la muqueuse vaginale. Les femmes se plaignent donc souvent d’une sécheresse et de douleurs vulvaires et vaginales diffuses et brûlantes lors des rapports sexuels et parfois de saignements [30]. Les rapports deviennent douloureux, générant une appréhension de la pénétration qui se transforme en un évitement.
Nos résultats ont montré qu’un trouble de l’image du corps était significativement plus fréquent chez les femmes ayant bénéficié d’une mastectomie totale ; ce qui rejoint les données de la littérature [31]. En effet, la mastectomie est considérée comme l’un des traitements les plus dévastateurs d’un point de vue physique et psychologique. Elle affecte l’estime de soi, la féminité et l’image corporelle, avec un impact concomitant sur les sentiments d’attractivité et de désirabilité de la femme [21,32]. L’ablation mammaire est alors perçue comme une procédure mutilante bouleversant l’harmonie du corps féminin « parfait », qui devient « imparfait », entraînant plusieurs problèmes impliquant la sexualité, la structure psychologique et l’image de soi [33,34]. Martins Faria et al. [20] ont souligné, dans une revue de la littérature publiée en 2021, que la mastectomie avait un impact majeur sur l’image du corps, aussi bien à court qu’à long terme. Ceci appuie l’association trouvée dans notre étude, entre la mastectomie totale et la perturbation de l’image du corps, bien que l’évaluation ait été faite à distance du traitement chirurgical.
Nos résultats ont montré également que les patientes ayant reçu la CT ont été plus susceptibles d’avoir un trouble de l’image du corps. En effet, les complications physiques de la CT, y compris la perte de cheveux, les éruptions cutanées, l’assombrissement de la peau et des ongles, ainsi que les changements de poids, sont tous susceptibles d’altérer l’image corporelle [24,29].
Nous n’avons pas trouvé d’association significative entre le trouble de l’image du corps et la RT, contrairement au type de chirurgie et à la CT. Le fait que la quasi-totalité de nos patientes (97,3%) ont reçu un traitement radique pourrait expliquer, du moins en partie, l’absence de différence significative de l’image du corps entre les deux groupes de patientes selon le recours ou non à la RT. De même,l’hormonothérapie n’a pas affecté significativement l’image du corps de nos patientes.
Ainsi, nos résultats soulignent l’importance d’accorder de l’attention aux plaintes sexuelles exprimées par les patientes pendant le traitement systémique, à type de douleurs, de sécheresse vaginale et de perte globale du désir sexuel. La prise en compte de ces effets sexuels liés au CS et à son traitement doivent désormais faire partie d’une prise en charge globale (préventive ou curative) et pluridisciplinaire. Tous les cliniciens impliqués dans les différentes étapes de la prise en charge devraient évaluer les effets des traitements, médical et chirurgical, sur la sexualité des femmes atteintes d’un CS. Ils devraient fournir des informations et des stratégies pratiques pour les aider à gérer les changements sexuels secondaires au cancer et à son traitement.
Il est important aussi de faire intervenir un psychologue et/ou un psychiatre afin de prodiguer un accompagnement psychologique à ces patientes lors de leur suivi. Parmi toutes les techniques de psychothérapie, la combinaison de thérapie brève de couple et de thérapie sexuelle s’est révélée efficace après la mastectomie avec amélioration significative de l’image du corps et du fonctionnement sexuel. Cette combinaison représente une alternative efficace aux psychothérapies de groupe [35]. De même, les interventions psychosociales sont indiquées pour améliorer la qualité de vie de ces patientes en leur permettant d’acquérir un contrôle approprié sur les conditions de vie. C’est ainsi que leur image du corps et leur qualité de vie peuvent être promues [16,36].
La principale limite de notre étude se rapporte à sa nature transversale, qui ne permet pas de déterminer le sens de la relation de cause à effet entre les différents facteurs corrélés. En outre, le fait que nous n’avions pas d’idée sur la qualité du fonctionnement sexuel de ces femmes avant la découverte du CS incite à la prudence dans l’interprétation des résultats. Enfin, il aurait été aussi pertinent d’évaluer la vie sexuelle du couple en évaluant le fonctionnement sexuel chez les partenaires de ces patientes pour mieux déterminer l’impact du CS sur la vie sexuelle.
Notre étude a mis en évidence la fréquence des DS et de la perturbation de l’image du corps chez les femmes en rémission d’un CS. Ces DS paraissent indissociables du trouble de l’image du corps qui constitue aussi une conséquence non négligeable de l’agressivité exercée par de nombreux traitements carcinologiques, en particulier la mastectomie et la CT. Notre étude souligne ainsi l’importance du suivi médical et du soutien psychologique des patientes opérées pour un CS, même après des années d’évolution, afin de les aider à faire face à leur maladie et à surmonter toutes les difficultés physiques, sexuelles et psychologiques auxquelles elles sont sujettes. Ces résultats soulignent l’importance de renforcer le travail d’éducation thérapeutique auprès du couple, avant et au cours du traitement, afin de préserver au mieux la qualité de sa vie sexuelle. Dans ce sens, il faudrait informer le couple sur les effets secondaires sexuels des traitements et les changements prévisibles de l’image du corps, et de leur proposer des solutions. Le clinicien devrait aussi être attentif aux plaintes physiques et sexuelles pendant le traitement systémique de sa patiente et l’adresser, si nécessaire, pour une consultation spécialisée de sexologie. Il faut souligner aussi l’importance de la reconstruction mammaire dans l’amélioration de l’image du corps et, corrélativement, du fonctionnement sexuel, en rehaussant l’estime de soi des patientes.
Remerciements/Acknowledgment: Tous les auteurs ont contribué à l’écriture et à la relecture de l’éditorial.
Financements/Funding Statement: Les auteurs n’ont reçu aucun financement spécifique pour cette étude.
Contributions des auteurs/Author Contributions: Les auteurs confirment leur contribution à l’article comme suit : conception et design de l’étude : Nada Charfi, Ines Ayadi, Nour Regaieg, Afef Khanfir ; collecte des données : Nada Charfi, Ines Ayadi ; analyse et interprétation des résultats: Nour Regaieg, Nada Charfi, Ines Ayadi, Imen Gassara, Najeh Smaoui, Lobna Zouari ; préparation du manuscrit provisoire: Nada Charfi, Rim Feki, Manel Maâlej Bouali, Sana Omri, Jihene Ben Thabet, Mohamed Maâlej. Tous les auteurs ont examiné les résultats et approuvé la version finale du manuscrit.
Disponibilité des données et du matériel/Availability of Data and Materials: En raison de l’engagement envers l’anonymat pris envers les répondants, les lecteurs ne peuvent pas accéder à l’ensemble des données utilisées dans l’étude. Cependant, ils ont accès aux données présentées dans l’article de recherche.
Avis éthiques/Ethics Approval: Le travail a été approuvé par le Comité de Protection des Personnes du Sud « C.P.P.SUD » (No. 0570/2023). Ces patientes ont donné un consentement oral libre et éclairé pour participer à l’étude, après leur avoir expliqué ses buts et garanti l’anonymat des données.
Conflits d’intérêt/Conflicts of Interest: Les auteurs déclarent qu’ils n’ont aucun conflit d’intérêts à signaler concernant la présente étude.
References
1. Organisation mondiale de la santé. Cancer du sein; 2021. Disponible sur : https://www.who.int/fr/news-room/fact-sheets/detail/breast-cancer. [consulté en 2023]. [Google Scholar]
2. République Tunisienne. Ministère de la Santé. Direction Qualité des Soins et Sécurité des patients. Le dépistage du cancer du sein. Les Guides de l’INEAS. Disponible sur : https://www.ineas.tn/sites/default/files/le_depistage_du_cancer_du_sein.pdf. [consulté en 2020]. [Google Scholar]
3. Magdalena T, Iwona GM, Tomasz N, Ewelina MW, Agata G, Aleksander G, et al. Sexual functioning and self-esteem in women after mastectomy-a single-centre, non-randomised, cross-sectional study. Contemp Oncol. 2020;24(2):106–11. doi:10.5114/wo.2020.95876. [Google Scholar] [PubMed] [CrossRef]
4. Institut national du cancer. Stratégie de lutte contre les cancers en France. Les Plans cancer. Le Plan cancer 2003-2007 et 2009-2013. Disponible sur : https://www.e-cancer.fr/Institut-national-du-cancer/Strategie-de-lutte-contre-les-cancers-en-France/Les-Plans-cancer. [consulté en 2013]. [Google Scholar]
5. Giuliano F. Les questionnaires recommandés en médecine sexuelle. Progrès en Urologie. 2013;23(9):811–21. doi:10.1016/j.purol.2013.01.006. [Google Scholar] [CrossRef]
6. Rosen C, Brown J, Heiman S, Leib R. The female sexual function index (FSFIa multidimensional self-report instrument for the assessment of female sexual function. J Sex Marital Ther. 2000;26(2):191–208. doi:10.1080/009262300278597. [Google Scholar] [PubMed] [CrossRef]
7. Cindy MM, Bridget KF, Ariel BH, Chelsea DK, Raymond CR. Scoring and interpretation of the FSFI: what can be learned from 20 years of use? J Sex Med. 2020;17(1):17–25. doi:10.1016/j.jsxm.2019.10.007. [Google Scholar] [PubMed] [CrossRef]
8. Baser RE, Li Y, Carter J. Psychometric validation of the female sexual function index (FSFI) in cancer survivors: FSFI validation in cancer survivors. Cancer. 2012;118(18):4606–18. doi:10.1002/cncr.26739. [Google Scholar] [PubMed] [CrossRef]
9. Brédart A, Swaine Verdier A, Dolbeault S. Traduction/adaptation française de l’échelle Body Image Scale (BIS) évaluant la perception de l’image du corps chez des femmes atteintes de cancer du sein. Psycho-Oncologie. 2007;1(1):24–30. doi:10.1007/s11839-007-0001-9. [Google Scholar] [CrossRef]
10. Chopra D, De La Garza R, Lacourt TE. Clinical relevance of a Body Image Scale cut point of 10 as an indicator of psychological distress in cancer patients: results from a psychiatric oncology clinic. Support Care Cancer. 2021;29(1):231–7. doi:10.1007/s00520-020-05491-0. [Google Scholar] [PubMed] [CrossRef]
11. Morales-Sanchez L, Luque-Ribelles V, Gil-Olarte P, Ruiz-Gonzalez P, Guil R. Enhancing self-esteem and body image of breast cancer women through interventions: a systematic review. Int J Environ Res Public Health. 2021;18(4):1640. doi:10.3390/ijerph18041640. [Google Scholar] [PubMed] [CrossRef]
12. Male DA, Fergus KD, Cullen K. Sexual identity after breast cancer: sexuality, body image, and relationship repercussions. Curr Opin Support Palliat Care. 2016;10(1):66–74. doi:10.1097/spc.0000000000000184. [Google Scholar] [PubMed] [CrossRef]
13. Mnif L, Charfi N, Chaabene K, Masmoudi J. Sexuality after breast cancer: cultural specificities of Tunisian population. Pan Afr Med J. 2016;25:17. doi:10.11604/pamj.2016.25.17.10399. [Google Scholar] [PubMed] [CrossRef]
14. Smida S, Bouchahda R, Guezguez A, Regaya M, Frigui R, Kaabia O, et al. Evaluation de la sexualité chez des femmes atteintes d’un cancer du sein après traitement : à propos de 100 cas. Pan Afr Med J. 2021;40:38. doi:10.11604/pamj.2021.40.38.29406. [Google Scholar] [CrossRef]
15. Gandhi C, Butler E, Pesek S, Kwait R, Edmonson D, Raker C, et al. Sexual dysfunction in breast cancer survivors: is it surgical modality or adjuvant therapy? Am J Clin Oncol. 2019;42(6):500–6. doi:10.1097/coc.0000000000000552. [Google Scholar] [PubMed] [CrossRef]
16. Fouladi N, Feizi I, Nadermohammadi M, Mehrara E, Adldoosti R, Alimohammadi S. The predictors of sexual satisfaction among iranian women with breast cancer. Asian Pac J Cancer Prev. 2021;22(2):391–6. doi:10.31557/APJCP.2021.22.2.391. [Google Scholar] [PubMed] [CrossRef]
17. Luo F, Link M, Grabenhorst C, Lynn B. Low sexual desire in breast cancer survivors and patients: a review. Sex Med Rev. 2022;10(3):367–75. doi:10.1016/j.sxmr.2022.02.001. [Google Scholar] [PubMed] [CrossRef]
18. Partridge AH. Cancer survivorship and the young breast cancer patient: addressing the important issues. Oncologist. 2013;18:e19–20. doi:10.1634/theoncologist.2013-0300. [Google Scholar] [PubMed] [CrossRef]
19. Chopra D, Robb G. Body image: integral aspect of psychosocial evaluation for patients undergoing breast reconstruction. Breast J. 2020;26(10):1929–30. doi:10.1111/tbj.14051. [Google Scholar] [PubMed] [CrossRef]
20. Martins Faria B, Martins Rodrigues I, Verri Marquez L, Da Silva Pires U, Vilges de Oliveira S. The impact of mastectomy on body image and sexuality in women with breast cancer: a systematic review. Psicooncología. 2021;18(1):91–115. doi:10.5209/psic.74534. [Google Scholar] [CrossRef]
21. Alinejad Mofrad S, Fernandez R, Lord H, Alananzeh I. The impact of mastectomy on Iranian women sexuality and body image: a systematic review of qualitative studies. Support Care Cancer. 2021;29(10):5571–80. doi:10.1007/s00520-021-06153-5. [Google Scholar] [PubMed] [CrossRef]
22. Ellouz F, Marrakchi N, Raies H, Masmoudi S, Mezlini A, M’rad MF. Dysfonction sexuelle chez 100 femmes tunisiennes atteintes d’un cancer du sein. Sexologies. 2019;28(1):43–8. doi:10.1016/j.sexol.2017.12.004. [Google Scholar] [CrossRef]
23. Farnam F, Khakbazan Z, Nedjat S, Razavi Dizaji S, Barjasteh S. The effect of good enough sex (GES) model-based sexual counseling intervention on the body image in women surviving breast cancer: a randomized clinical trial. Asian Pac J Cancer Prev. 2021;22(7):2303–10. doi:10.31557/apjcp.2021.22.7.2303. [Google Scholar] [PubMed] [CrossRef]
24. Iddrisu M, Aziato L, Dedey F. Psychological and physical effects of breast cancer diagnosis and treatment on young Ghanaian women: a qualitative study. BMC Psychiat. 2020;20(1):353. doi:10.1186/s12888-020-02760-4. [Google Scholar] [PubMed] [CrossRef]
25. Ahn J, Suh EE. Body image alteration in women with breast cancer: a concept analysis using an evolutionary method. Asia Pac J Oncol Nurs. 2023;10(5):100214. doi:10.1016/j.apjon.2023.100214. [Google Scholar] [PubMed] [CrossRef]
26. Amini-Tehrani M, Zamanian H, Daryaafzoon M, Andikolaei S, Mohebbi M, Imani A, et al. Body image, internalized stigma and enacted stigma predict psychological distress in women with breast cancer: a serial mediation model. J Adv Nurs. 2021;77(8):3412–23. doi:10.1111/jan.14881. [Google Scholar] [PubMed] [CrossRef]
27. Zaied S, Ben Fatma L, Laadhari A, Boudegga MZ, Hochlef M, Chabchoub I, et al. Étude de la sexualité chez les femmes tunisiennes en rémission complète d’un cancer du sein non métastatique, à propos de 100 femmes. Bull Cancer. 2013;100(7–8):689–96. doi:10.1684/bdc.2013.1788. [Google Scholar] [PubMed] [CrossRef]
28. Qi A, Li Y, Sun H, Jiao H, Liu Y, Chen Y. Incidence and risk factors of sexual dysfunction in young breast cancer survivors. Ann Palliat Med. 2021;10:4428–34. doi:10.21037/apm-21-352. [Google Scholar] [PubMed] [CrossRef]
29. Taze SS, Kanan N. Experiences of women after breast cancer surgery. Florence Nightingale J Nurs. 2020;28(2):174–83. doi:10.5152/fnjn.2020.19012. [Google Scholar] [PubMed] [CrossRef]
30. Schover LR. The impact of breast cancer on sexuality, body image, and intimate relationships. CA Cancer J Clin. 1991;41(2):112–20. doi:10.3322/canjclin.41.2.112. [Google Scholar] [PubMed] [CrossRef]
31. Aerts L, Christiaens MR, Enzlin P, Neven P, Amant F. Sexual functioning in women after mastectomy versus breast conserving therapy for early-stage breast cancer: a prospective controlled study. The Breast. 2014;23(5):629–36. doi:10.1016/j.breast.2014.06.012. [Google Scholar] [PubMed] [CrossRef]
32. Ng ET, Ang RZ, Tran BX, Ho CS, Zhang Z, Tan W, et al. Comparing quality of life in breast cancer patients who underwent mastectomy versus breast-conserving surgery: a meta-analysis. Int J Environ Res Public Health. 2019;16(24):4970. doi:10.3390/ijerph16244970. [Google Scholar] [PubMed] [CrossRef]
33. de Archangelo SCV, Sabino M, Veiga DF, Garcia EB, Ferreira LM. Sexuality, depression and body image after breast reconstruction. Clinics. 2019;74(1):e883. doi:10.6061/clinics/2019/e883. [Google Scholar] [PubMed] [CrossRef]
34. Yamani Ardakani B, Tirgari B, Roudi Rashtabadi O. Body image and its relationship with coping strategies: the views of Iranian breast cancer women following surgery. Eur J Cancer Care. 2020;29(1):908. doi:10.1111/ecc.13191. [Google Scholar] [PubMed] [CrossRef]
35. Kalaitzi C, Papadopoulos VP, Michas K, Vlasis K, Skandalakis P, Filippou D. Combined brief psychosexual intervention after mastectomy: effects on sexuality, body image, and psychological well-being. J Surg Oncol. 2007;96(3):235–40. doi:10.1002/jso.20811. [Google Scholar] [PubMed] [CrossRef]
36. Jablonski M, Streb J, Mirucka B, Slowik A, Jach R. The relationship between surgical treatment (mastectomy vs. breast conserving treatment) and body acceptance, manifesting femininity and experiencing an intimate relation with a partner in breast cancer patients. Psychiatr Pol. 2018;52(5):859–72. doi:10.12740/pp/91916. [Google Scholar] [PubMed] [CrossRef]
Cite This Article
 Copyright © 2024 The Author(s). Published by Tech Science Press.
Copyright © 2024 The Author(s). Published by Tech Science Press.This work is licensed under a Creative Commons Attribution 4.0 International License , which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.


 Submit a Paper
Submit a Paper View Full Text
View Full Text Download PDF
Download PDF Downloads
Downloads
 Citation Tools
Citation Tools