 Open Access
Open Access
ARTICLE
Démocratie en santé et narration : une synthèse des connaissances
Health Democracy and Storytelling: A Synthesis of Knowledge
1 Aix Marseille Univ, INSERM, IRD, SESSTIM, Chaire démocratie en santé et engagement des personnes concernées par le cancer, Marseille, 13009, France
2 University of Lorraine, UR4360 APEMAC, Vandœuvre-lès-Nancy, 54500, France
3 Université Paris-Est Créteil Val de Marne, Université Paris 12, Créteil, 94000, France
4 Université Paris Cité, ECEVE, UMR 1123, Inserm, Paris, 75010, France
* Corresponding Author: Rossi Silvia. Email:
(This article belongs to the Special Issue: Promoting Health Democracy in Oncology
Promouvoir la démocratie sanitaire en oncologie)
Psycho-Oncologie 2024, 18(1), 33-41. https://doi.org/10.32604/po.2024.042709
Received 09 June 2023; Accepted 23 November 2023; Issue published 25 March 2024
RÉSUMÉ
Objectif: La démocratie en santé nécessite de disposer d’outils et de méthodologies pour impliquer les acteurs non scientifiques dans l’élaboration et la mise en œuvre des politiques de santé. La narration pourrait être un des outils qui permettent de rendre la démocratie en santé effective. Notre objectif est de voir comment la narration est mobilisée en lien avec la démocratie en santé, de décrire les objectifs de son usage, la méthodologie adoptée et les résultats obtenus. Matériel et méthodes: Nous avons réalisé une revue de la littérature narrative. Notre équation de recherche a été composée par le mot-clé « narration » et ses déclinaisons « récit de vie », « histoire de vie » et « médecine narrative » et par le mot-clé « démocratie en santé » / « démocratie sanitaire ». Résultats: Nous avons obtenu 135 résultats et nous avons retenu six articles, publiés entre 2015 et 2022. L’intérêt de la narration dans une démarche de démocratie en santé concerne six thèmes principaux : a) la pluralité des vécus ; b) l’empowerment ; c) la reconnaissance des différents types de savoir ; d) l’implication de tous les acteurs du soin dans le soin ; la narration comme levier de changement e) dans le parcours de soins ; f) dans les politiques de santé. Conclusion: Le nombre limité d’articles retenus dans cette revue de la littérature interroge la diffusion du concept de démocratie en santé associé à celui de narration. La narration peut contribuer à diffuser et rendre effective la démocratie en santé : elle est un outil complémentaire aux outils quantitatifs pour connaitre le vécu des usagers du système de santé et son usage est particulièrement pertinent dans les maladies chroniques comme le cancer.Abstract
Aims: Health democracy requires tools and methodologies to involve non-scientific actors in the development and implementation of health policies. Storytelling could be one of the tools to make health democracy effective. Our aim is to describe how storytelling is used in relation to health democracy, the aims of its use, the methodology adopted and the results obtained. Procedure: We conducted a narrative review of the literature. Our search equation was composed by the keyword “narration” and its variations “récit de vie”, “histoire de vie” and “medécine narrative” and by the keyword “démocratie en santé” / “démocratie sanitaire”. Results: We obtained 135 results and included six articles, published between 2015 and 2022. The interest of storytelling in a health democracy approach concerns six main themes: a) the plurality of experiences; b) empowerment; c) the recognition of different types of knowledge; d) the involvement of all care actors in care; storytelling as a lever for change; e) in the care pathway; f) in health policies. Conclusion: The limited number of articles included in this literature review raises questions about the diffusion of the concept of health democracy associated with that of storytelling. Storytelling can contribute to the dissemination and effectiveness of health democracy: it is a complementary tool to quantitative tools for understanding the experiences of users of the health care system, and its use is particularly relevant to chronic diseases such as cancer.MOTS CLÉS
Keywords
Le concept de démocratie sanitaire a été introduit en France par la loi Kouchner du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé [1] en traitant des droits individuels et collectifs des patients et des usagers du système de santé. Ce concept a été repris par les lois de santé successives qui ont renforcé les droits des usagers, notamment la loi du 22 avril 2005 sur les droits des malades et à la fin de vie [2] et la loi du 5 juillet 2011 sur les droits et la protection des personnes en soins psychiatriques [3]. Par ailleurs, la représentation des usagers a été renforcée par la présence obligatoire des usagers dans les instance de gouvernance des agences sanitaires nationales, par la création de la Conférence nationale de santé instaurée par la loi du 9 août 2014 [4] et par la création de l’organisation France Assos Santé, reconnue par le code de la santé publique via la loi du 26 janvier 2016 et créée en mars 2017. Progressivement, l’expression démocratie sanitaire est remplacée par celle de démocratie en santé qui rend compte de l’élargissement de son domaine d’application au social et au médico-social [5]. La démocratie en santé est aujourd’hui définie comme une « démarche visant à associer usagers, professionnels et décideurs publics dans l’élaboration et la mise en œuvre de la politique de santé [6] ».
Malgré ces avancées législatives, un premier bilan [7] de la représentation des usagers depuis la Loi de 2002 constate que la constitution d’un cadre juridique et règlementaire ne suffit pas à rendre la démocratie en santé effective et qu’il est nécessaire de se doter d’outils permettant le dialogue entre les institutions publiques en charge de la santé et les acteurs de la société civile.
Des propositions pour rendre la démocratie en santé effective sont formulées dans le rapport Dessiner la santé publique de demain ou rapport Chauvin [8] qui invite à faciliter la tenue de débats publics sur les politiques de santé, à donner aux usagers les moyens d’appréhender les domaines traités dans toute leur complexité et assurer la réalité de la participation des usagers aux travaux et aux décisions les concernant (Proposition 5). À l’échelle territoriale, il est proposé de faire évoluer les Conseils Territoriaux de Santé en parlements territoriaux de la démocratie en santé (Proposition 17). En mettant en avant le caractère actif du processus de participation, réalisable avec une confiance réciproque dans l’expertise portée par chacun des acteurs, le rapport Chauvin insiste sur la nécessité de créer les conditions permettant aux différentes parties prenantes de participer aux interventions de santé publique en ayant un niveau d’information et si nécessaire de formation suffisante (Proposition 16).
Cette accentuation politique de la participation des usagers était déjà présente dans Ma Santé 2022 [9] qui incite à « impliquer les usagers dans les actions de recherche et d’amélioration de la sécurité et de la qualité de l’offre de santé ». Cette volonté politique est traduite par les recommandations de la Haute Autorité de Santé portant sur l’engament des usagers [10]. L’invitation est d’atteindre le plus haut niveau d’engagement possible pour chaque projet ou situation, en s’ajustant aux contextes et aux possibilités des personnes concernées comme des professionnels.
Sur le terrain, de nombreuses démarches et outils existent déjà : l’enquête de l’HAS sur les démarches participatives en santé [10], sans avoir vocation à être exhaustive, a recensé 149 démarches, dont une quinzaine concernant le cancer. En ce qui concerne la recherche, l’Institut national de la santé et de la recherche médicale (Inserm) s’est récemment doté d’un Groupe de réflexion avec les associations de malades (Gram) [11] visant à développer la politique de partenariat et de dialogue avec les associations concernant les orientations stratégiques et les actions à mettre en œuvre. Dans le domaine de la cancérologie, une chaire de recherche Démocratie en santé et engagement des personnes concernées par le cancer (DemoCan) soutenue par l’INCa a vu le jour en 20221. Son objectif est de mieux comprendre et accompagner l’implication des usagers du système de santé au niveau clinique, organisationnel et stratégique.
Qu’il s’agisse d’agir au niveau des politiques de santé ou de la recherche en santé, les outils et les méthodologies disponibles pour l’implication des acteurs non scientifiques sont décrits de manières situées, souvent à partir de terrains–VIH/Sida [12], pauvreté [13]–et de notions spécifiques–comme la coopération [14].
Dans cette article, nous nous intéressons à une approche particulière, celle de la narration, comprise comme l’acte de raconter et comme une activité de production d’un récit [15]. Cette approche est de plus en plus reconnue dans le domaine de la santé. Dans la pratique de la clinique et de la santé publique, l’intérêt de l’usage de la narration a été reconnu par l’Organisation mondiale de la santé [16]. Des recherches s’étant appuyées sur des pratiques narratives ont souligné leur efficacité pour saisir la diversité des expériences et des perspectives des patient-es, garantir que les patient-es soient engagé-es de manière significative tout au long du processus et renforcer leur confiance dans la recherche [17]. En France, la démarche de l’enquête narrative en sciences humaines et sociales a été récemment formalisée en partant d’une expérience de mise en récit de l’annonce d’une maladie [18,19]. Cette démarche de recherche sollicite l’expression du vécu en première personne en mobilisant différentes formes de narration, du récit biographique à la description phénoménologique d’un moment : elle permet ainsi de prendre en considération des temporalités différentes. En tant que démarche de recherche favorisant la mise en récit et le partage d’un vécu de maladie, les enjeux de l’enquête narrative s’inscrivent dans une perspective de santé publique, par exemple l’amélioration et de l’individualisation des parcours de santé, mais aussi dans une perspective sociale. En effet, les enjeux de l’enquête narrative renvoient à l’intérêt du témoignage de l’expérience de maladie souligné par l’anthropologue Arthur W. Frank : « Survivre ne comporte aucune responsabilité particulière autre que celle de continuer à survivre. Devenir un témoin implique la responsabilité de dire ce qu’il s’est passé. Le témoin met en parole une vérité qui est normalement inconnue ou réprimée. Les personnes qui racontent les histoires de maladie sont des témoins qui transforment la maladie en devoir moral2 » [20] (p. 137). Frank invite à considérer les narrations des maladies comme des sources de connaissance d’une réalité inconnue aux bien portants. Ces témoignages peuvent être sollicités par des chercheur-es, par exemple par des récits de vie [18–20] ou des entretiens biographiques [21], ou être produits spontanément par la personne malade souhaitant partager son expérience, par exemple avec des autopathographies [21].
Au-delà des enjeux de santé publique et sociaux, la narration peut être mobilisée dans la clinique. La médecine narrative en est un exemple emblématique. Dans une série d’articles publiés dans le BMJ [22] à la fin du siècle dernier, Trisha Greenhalgh et Brian Hurwitz proposent de compléter l’Evidence Based Medicine avec une médecine basée sur la narration et soutiennent l’importance de former les médecins à une approche narrative. Quelques années plus tard, la médecin américaine Rita Charon formalise l’approche de la médecine narrative en la définissant comme une médecine « permettant de reconnaitre, d’absorber, d’interpréter les histoires de la maladie, et d’être ému par elles [23] » (p. 15). La médecine narrative constitue un outil clinique qui replace l’expérience–celle des soignant-es et celle des patient-es–au centre de la relation de soins et permet l’amélioration de leur relation (Ibid.). En France, l’enseignement de la médecine narrative est introduit par le médecin François Goupy en 2009, à l’Université de médecine de Paris [24]. Depuis, plusieurs formations à la médecine narrative ont été créés comme, par exemple, le Diplôme Universitaire « Médecine narrative » à l’université de Bordeaux ou le Certificat universitaire « Initiation à la Médecine Narrative » à CY Cergy Paris Université.
Ces usages de la narration montrent son intérêt dans différents domaines de la santé. Comme décrit dans la première partie de cet article, le concept de démocratie en santé est d’actualité en France mais il manque d’outils pour être concrétisé. Le fait que la narration permette l’expression de points de vue différents et contribue à une meilleure relation entre les acteurs du soin nous amène à faire l’hypothèse que la narration est un outil pertinent pour répondre aux défis actuels de la démocratie en santé. À notre connaissance, le lien entre démocratie en santé et narration n’a jamais fait l’objet d’une étude spécifique. Pour cette raison, nous proposons cette revue de la littérature dont l’objectif est de voir comment dans les contextes académiques et des politiques de santé en France, la narration est mobilisée en lien avec la démocratie en santé. L’objectif secondaire est de décrire, lorsque la narration est mobilisée, les objectifs de son usage, la méthodologie adoptée et les résultats obtenus.
Nous avons réalisé une revue de la littérature narrative au cours de l’été 2022. Le concept de démocratie en santé est mobilisé seulement en France : pour cette raison, nous nous sommes focalisées sur les bases de données francophones Cairn et Érudit. Notre équation de recherche a été composée par le mot-clé « narration » et ses déclinaisons « récit de vie », « histoire de vie » et « médecine narrative » et par le mot-clé « démocratie en santé » / « démocratie sanitaire ». Aucun critère lié à la date de publication n’a été défini. Nous avons admis dans notre revue de la littérature les articles qui mobilisent la narration comme cadre théorique ou méthodologique de leur travail et qui présentent cette approche dans l’introduction ou dans la méthodologie. Ce choix a permis d’exclure les études qui mobilisent la narration comme support d’une approche qualitative et/ou participative, sans s’intéresser à ses spécificités.
La recherche avec par mots clé a généré 135 résultats. Après élimination des doublons, des notes de lectures et des revues de la littérature, 83 résultats ont été retenus. Nous avons alors procédé à une exclusion sur la base du titre et du résumé : cela nous a amené à 28 résultats. La lecture de ces 28 articles a permis d’exclure les articles qui n’inscrivent pas l’usage de la narration dans leur cadre théorique ou méthodologique3 et les articles qui ne décrivent pas leur approche de la narration4. En effet, l’absence de ces éléments ne permet pas de comprendre le lien entre l’usage de la narration et la démocratie en santé. Au final, nous avons retenu six articles [25–30] qui correspondent aux critères établis (Fig. 1).
Les articles analysés ont été publiés entre 2013 et 2022. Les résultats des articles analysés montrent que la narration est mobilisée en lien avec la démocratie en santé dans des formes et avec des méthodologies, des objectifs et des résultats multiples. Nous allons les caractériser dans le prochain paragraphe, avant de nous pencher sur les liens entre narration et démocratie en santé.

Figure 1: Diagramme de flux : sélections d’articles.
Comment la narration est mobilisée dans le corpus analysé
Nous avons synthétisé les types d’étude et le contexte dans lequel la narration est mobilisée dans le Tableau 1. Les caractéristiques des narrations sont décrites dans le Tableau 2.
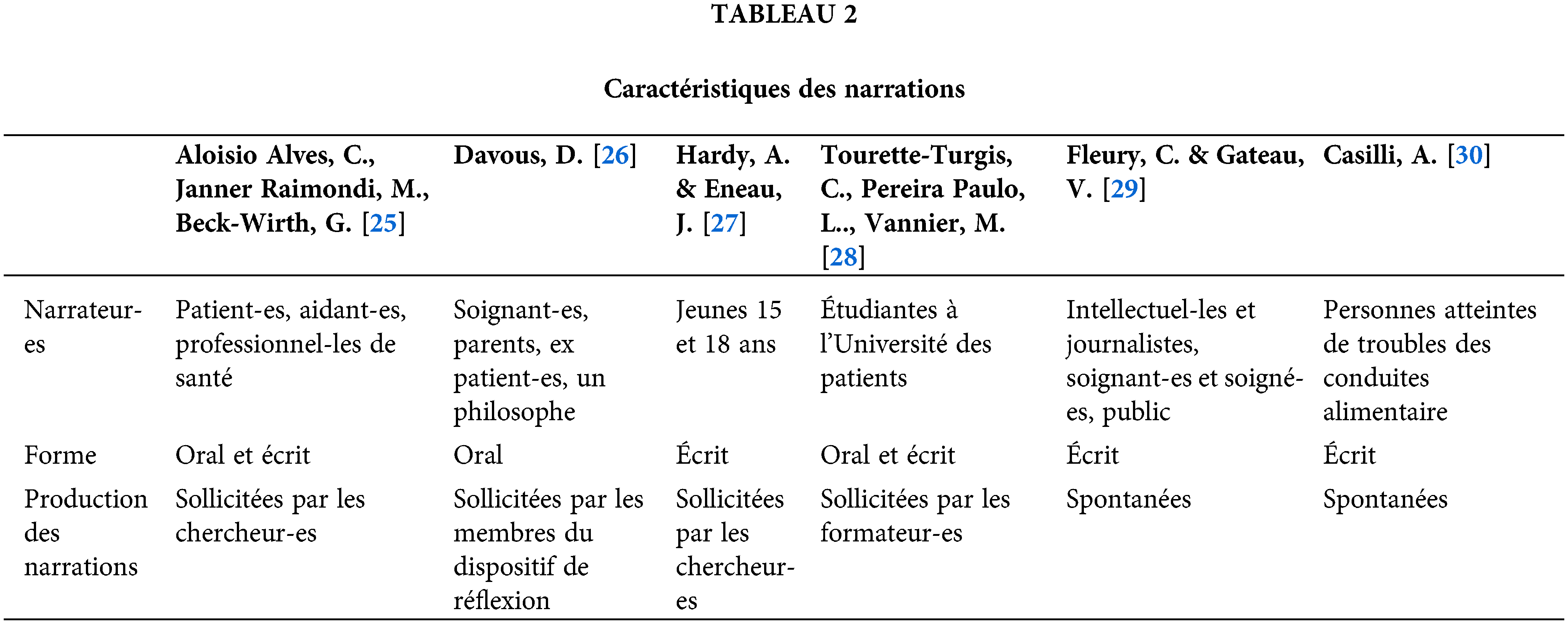
L’acte de raconter est réalisé avec des formats variés : il s’agit de récits biographiques accompagnés par un moment d’explicitation [25,28], de témoignages partagés dans le cadre d’un dispositif de réflexion [26], de carnets d’écriture complétés par des outils de médecine narrative [27] et de récits de soi partagés sur le web [29,30]. Dans quatre cas [25–28], les récits sont sollicités par des chercheur-es, des formateur-es ou les membres d’un dispositif de réflexion et ils sont partagés avec les participant-es à ces dispositifs. Cette condition de production des narrations permet à leurs auteur-es de relire leur histoire par rapport à d’autres histoires [26] ou bien de l’inscrire dans un récit collectif [28]. Le rôle des récepteur-es, c’est-à-dire les lecteur-es et auditeur-es des narrations, se révèle fondamental aussi pour les récits partagés sur le web : loin d’être un acte individuel, ce partage permet de tenir pendant une épreuve collective, comme le confinement lors de la pandémie de COVID 19 [29], ou s’inscrit dans une demande de reconnaissance de ses performances, par exemple le jeûne, par une communauté, comme pour les membres de la communauté ana-mia [30].
Les méthodes et les contextes de production des narrations contribuent à déterminer la durée de l’acte de raconter : il peut être réalisé en peu de moments bien définis, distribués sur trois ou quatre mois, par exemple dans le cadre des dispositifs de recherche-action [25,27], ou sur plusieurs années, comme dans le cadre du groupe « Parents et soignants face à l’éthique en pédiatrie » [26], s’étant réunis environ huit fois par an pendant vingt ans. La période narrée peut être une période de la vie, par exemple l’expérience du cancer [28] ou du confinement [29] ou elle peut concerner un moment précis, par exemple une inquiétude ou une préoccupation en lien avec la santé [27].
Les résultats des articles analysés montrent que la narration peut amener à la production de savoirs et connaissances différents : des savoirs théoriques, par exemple la modélisation des interactions dans la relation de soin [26] ; des savoirs scientifiques, par exemple la production de connaissances sur les populations étudiées [27,29,30] ; des connaissances sur les participant-es aux dispositifs de recherches, de réflexion ou de formation, c’est-à-dire les transformations qui adviennent à l’échelle individuelle, par une meilleure connaissance de soi-même et à une mise en sens d’une expérience vécue [26–28], et les transformations qui adviennent à l’échelle de la relation de soins, par la mise en place d’un processus d’écoute, partage et construction de liens de confiance [25] entre les patient-es et les professionnel-les de santé.
Narration et démocratie en santé : quels liens ?
Le lien entre l’usage de la narration et la démocratie en santé est fait de manière plus ou moins explicite par les auteur-es des études. Nous avons identifié six thèmes récurrents : a) la pluralité des vécus ; b) l’empowerment ; c) la reconnaissance des différents types de savoirs ; d) l’implication de tous les acteurs du soin dans le soin ; e) la narration comme levier de changement dans le parcours de soins ; f) la narration comme levier de changement dans les politiques de santé. Le Tableau 3 indique la présence de ces thèmes dans les articles analysés.

Dans la totalité des articles retenus, les narrations sont un outil de production et/ou de collecte de données. Le lien avec la démocratie en santé est fait en vertu de la possibilité de faire émerger, décrire et comprendre une pluralité de points de vue dans le cadre d’un dispositif et/ou autour d’une thématique de santé (thème a). Ces points de vue sont ceux des patient-es, des ex-patient-es, des proches de patient-es ou des usager-ères concerné-es par une question de santé publique, auteur-es ou parmi les auteur-es des récits. C’est le cas, par exemple, des préoccupations liées à la santé qui émergent des récits des lycéens participant à l’enquête décrite dans l’article Penser l’expérience dans le processus d’autonomisation en santé [25], ou des thèmes, tels que le quotidien et la solidarité, abordés dans les récits partagés sur le web pendant le premier confinement de la pandémie de COVID 19 [29]. À ces points de vue, s’ajoutent les points de vue des professionnel-les de santé, auteur-es des récits analysés dans la moitié des articles pris en considération. En continuant à prendre l’exemple de l’article Récits et fonctions psychiques de la narration danslesjournaux deconfinement [29], nous avons accès au point de vue des soignant-es pendant la pandémie : les difficultés et les préoccupations liées au soin pendant cette période sont identifiées comme les thèmes centraux de leurs récits. Parmi les bénéfices des expériences de narration impliquant à la fois des patient-es et des professionnel-les de santé, sont indiquées l’attention à l’autre et la coopération [26], la construction de liens de confiance [25], l’identification de thèmes d’intérêt commun, comme la solidarité [29].
Ces figures d’auteur-es renvoient à deux autres fonctions attribuées à la narration. La première fonction est celle d’outil favorisant un processus de type empowerment (thème b) pour les personnes concernées par la maladie : la narration, et les récits de vie en particulier, sont envisagés comme un outil de formation ou autoformation des narrateur-es, ayant un effet émancipateur qui favorise leur participation à la gestion de leur propre santé, ainsi qu’à l’élaboration et à la mise en œuvre des politiques de santé. C’est le cas, par exemple, de la recherche-action d’éducation à la santé pensée pour des jeunes [27] qui travaille des compétences en lien avec les compétences visées par l’éducation à la citoyenneté et la mission émancipatrice de l’école ou des récits biographiques faits dans le cadre de la formation de l’université des patients dont l’objectif est de permettre aux personnes ayant vécu le cancer de s’approprier leur expérience. La seconde fonction est en lien avec la reconnaissance des différents types de savoirs (thème c) qui entrent en jeu dans une relation ou dispositif de soins, c’est-à-dire des savoirs expérientiels, propres aux personnes concernées par la maladie, qui s’articulent avec et complètent les savoirs professionnels et scientifiques. La narration permet la mise en forme et la circulation des savoirs non académiques : c’est le cas, par exemple, de la recherche-action-formation décrite dans l’article Reconnaître l’expérience vécue de la maladie [25] dans la perspective de permettre le croisement entre ces savoirs ; elle est produite au sein d’un dispositif accueillant des porteur-es de ces différents savoirs et favorisant leur circulation dans l’expérience décrite dans l’article Le groupe «Parents et soignants face à l’éthique en pédiatrie» est-il un modèle transposable pour penser la réflexion éthique ? [26] ; elle est analysée pour contribuer à alimenter un débat collectif, notamment sur les solidarités qui ont émergé en période de pandémie, en partant des récits partagés sur le web par des usagers, des soignant-es et des intellectuel-es [29].
En ce qui concerne le soin, la narration favorise la réinscription du bénéficiaire du soin dans le soin lorsqu’elle est mobilisée pour travailler sur la relation entre soignant-es et soigné-es. Cela est mis en évidence dans les deux recherches-action [25,27] retenues dans notre revue de la littérature. À ce propos, Aloisio Alves et al. [25] rappellent que le récit biographique concerne « les effets en lien avec le fait d’écouter et d’être écouté ». Cela implique un partage « fructueux pour tous : les professionnels s’enrichissent du récit des patients en approfondissant la compréhension de leur vécu tout en revisitant leur propre pratique en écho à soi, et les patients/aidants se sentent d’autant mieux compris et associés à leur soin ».
Au-delà de l’échelle individuelle ou de la relation de soin, la narration peut être un levier de changement du parcours de soins (thème e) et des politiques de santé (thème f) en questionnant leur fonctionnement et en permettant l’identification des transformations possible. Les récits biographiques peuvent, par exemple, être des outils pour transformer une expérience de cancer en expertise mise au service de la communauté (thème e). Ce processus permet de créer des ressources pour accompagner les parcours de soins et « faire avancer ensemble la diplomation des patients et la reconnaissance des nouveaux métiers du soin et de l’accompagnement dans lesquels ils deviennent incontournables » [28]. À l’échelle des politiques de santé (thème f), plusieurs articles [28–30] proposent des réflexions sur les mécanismes et les valeurs qui les régissent, en questionnant le statut des différents acteurs, leur légitimité et les relations qui les lient. Ainsi, Fleury et Gateau soulignent que « les récits pandémiques pourraient contribuer à la mise en débat collective des solidarités que les différents narrateurs valorisent », en renforçant le processus démocratique en santé.
Notre revue de la littérature a permis d’identifier les liens entre la narration et la démocratie en santé et les apports de son usage. Dans la totalité des articles analysés, la narration a été mobilisée pour faire émerger les points de vue des usager-ères concerné-es par une thématique de santé. À l’échelle institutionnelle, au défi de rendre la démocratie en santé effective, ont souvent été données des réponses politico-administratives et associatives qui s’inscrivent dans une démocratie représentative [31,32]. En creux de cette démarche, la narration est un outil pour alimenter un processus bottom-up qui permet l’expression directe d’une parole citoyenne.
La limite principale de cette revue de la littérature est le nombre réduit d’articles retenus. Cela nous amène à interroger la visibilité et la diffusion des concepts de « démocratie en santé » et « démocratie sanitaire » associés à la narration. La richesse des contributions analysées et leurs apports multiples à la démocratie en santé font émerger plusieurs pistes de mobilisation de la narration à explorer pour rendre la démocratie en santé effective.
Dans une perspective d’amélioration des services [33,34], l’intérêt de connaître les expériences des patient-es et des usage-ères est reconnu depuis plusieurs années. Dans ce cadre, la narration est un outil pertinent et performant pour avoir des informations plus détaillées par rapport à des outils tels que les questionnaires de satisfaction [35] et plus étendues, c’est-à-dire donnant un aperçu de la vie avec une maladie, au plan médical, social et de l’expérience de vie [20,35]. La mobilisation de la narration paraît particulièrement pertinente pour la prise en charge des maladies chroniques, dont le cancer, où le focus n’est plus sur la prise en charge médicale mais sur la prise en compte de l’ensemble des besoins de la personne malade et de ses proches, au plan physique, psychologique et social [36]. Les résultats de notre revue de la littérature sont en ligne avec la littérature existante : en effet, les articles analysés concernent des domaines comme la prévention, l’ETP ou encore la vie quotidienne des personnes concernées par un problème de santé et sont complémentaires aux outils s’intéressant à la qualité des soins perçue par les patient-es [37].
En ce qui concerne la méthodologie de recherche, les articles analysés mobilisent une ou deux formes de narration à chaque fois : dans des recherches futures, il pourrait être envisagé un usage de formes multiples. Cela permettrait la production de données concernant des temporalités diverses et en inscrivant ainsi l’usage de la narration en lien avec la démocratie en santé dans une démarche d’enquête narrative [18].
La définition de démocratie en santé utilisée en France prévoit d’associer usagers et professionnel-les de santé, mais aussi les élus, à l'élaboration, la mise en œuvre et l'évaluation des politiques de santé. Les études analysées dans notre revue de la littérature soulignent l’apport de la narration dans l’établissement d’une démarche d’écoute et collaboration lorsque des patient-es, des usager-ères et professionnel-es de santé sont impliqué-es dans la même démarche. En revanche, d’autres acteurs et d’autres aspects sont absents. Il a été souligné que dans l’organisation de la politique publique et des inégalités sociales de santé, « l’idéal de démocratie sanitaire semble inopérant (30) ». Une perspective possible de l’usage de la narration serait l’association d’autres acteurs du système de santé à des dispositifs de narration ; cela permettrait d’explorer leur expérience et de favoriser la circulation des récits. Comme cela a déjà été indiqué, ces récits pourraient être mobilisés par les associations, pour renforcer leur action de représentation des patient-es, et par les décideurs, pour adapter les politiques de santé [35]. Dans le domaine du cancer, la mobilisation associative est décrite comme plus faible que dans d’autres domaines de la santé et la difficulté à monter en généralité est identifiée comme un frein majeur à la politisation des discours des usagers [38]. La narration de l’expérience de maladie, dans la forme du témoignage, avait été un dispositif central lors des premiers États généraux des malades atteints de cancer [39]. Remobiliser la narration en cancérologie pourrait alors être un moyen pour relier expérience personnelle et enjeux collectifs. Par ailleurs, le processus de subjectivation permis par certaines formes de récits, notamment l’écriture réflexive et créative, rend possible l’empowerment des usagers [40] : la narration devient alors un outil favorisant la visibilisation du discours des usagers dans l’espace politique.
Étant donné que le concept de démocratie en santé est encore relativement peu connu et que sa concrétisation sur le terrain est en cours, la narration et ses usages identifiés dans cet article peuvent être des outils pertinents pour en favoriser la diffusion et réalisation.
Remerciements/Acknowledgment: Aucun remerciement à mentionner.
Financements/Funding Statement: Ce travail a bénéficié d'une subvention de l’Institut National du Cancer (INCA) France au titre de la Chaire SHS EPWNT 2021. Ce travail n'a bénéficié d'aucun financement spécifique complémentaire.
Contributions des auteurs/Author Contributions: Contribution des autrices à l'article : conception, design de l’étude, collecte des données : Silvia Rossi. Analyse et interprétation des résultats : Silvia Rossi, Sandrine de Montgolfier, Joëlle Kivits. Préparation du manuscrit préliminaire : Silvia Rossi. Toutes les autrices ont examiné les résultats et ont approuvé la version finale du manuscrit.
Disponibilité des données et du matériel/Availability of Data and Materials: Cet article est une revue de la littérature et n'est donc pas concerné pour cette section.
Avis éthiques/Ethics Approval: Cet article est une revue de la littérature et n'est donc pas concerné pour cette section.
Conflits d’intérêt/Conflicts of Interest: Les autrices déclarent qu'elles n'ont aucun conflit d'intérêts à signaler concernant cette étude.
1Chaire de recherche SHS EPWNT 2021de l’Institut National du Cancer, soutenue par Aix-Marseille Université, l’Institut Paoli-Calmette et hébergée par l’UMR1252 SESSTIM.
2Notre traduction.
3C’est le cas, par exemple, de l’article STYLIANIDIS Stelios, « Soins communautaires et pratiques en réseau pour des usagers psychotiques : le cas de l’ « Open dialogue" dans le cadre d’un centre de jour à Athènes », Revue de psychothérapie psychanalytique de groupe, 2019/2 (n° 73), p. 77–89. DOI : 10.3917/rppg.073.0077. URL : https://www.cairn.info/revue-de-psychotherapie-psychanalytique-de-groupe-2019-2-page-77.htm présentant un dispositif pour la prise en charge des troubles psychotiques. La référence à la narration se limite à son usage pour décrire le dispositif.
4À titre d’exemple, nous avons exclu le travail de BASSON Jean-Charles, HASCHAR-NOé Nadine, LANG Thierry et al., « La recherche en promotion dela santé : l’étude de la Case de santé de Toulouse. Contribution à la structuration internationale du champ de la recherche enpromotion de la santé », Empan, 2022/1 (n° 125), p. 165–75. DOI : 10.3917/empa.125.0165. URL : https://www.cairn.info/revue-empan-2022-1-page-165.htm. Mentionnant l’usage d’entretiens biographiques et de récits de vie parmi d’autres méthodes utilisées (entretiens semi-directifs, observations participantes, analyse des documents) ; en effet, les modalités et l’intérêt de leur usage ne sont pas décrits.
Références
1. LOI n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé. 2002-303 mars 4. 2002. Disponible sur : https://www.legifrance.gouv.fr/jorf/id/JORFTEXT000000227015/. [Accessed 2022]. [Google Scholar]
2. LOI n° 2005-370 du 22 avril 2005 relative aux droits des malades et à la fin de vie (1). 2005-370 avril. 2005. [Google Scholar]
3. LOI n° 2011-803 du 5 juillet 2011 relative aux droits et à la protection des personnes faisant l’objet de soins psychiatriques et aux modalités de leur prise en charge (1). 2011-803 juillet. 2011. [Google Scholar]
4. LOI n° 2014-891 du 8 août 2014 de finances rectificative pour 2014 (1)-Légifrance. 2014. [cité 20 oct 2022]. Disponible sur : https://www.legifrance.gouv.fr/loda/id/JORFTEXT000029349482/. [Google Scholar]
5. Lefeuvre K, Ollivier R. La démocratie en santé en question(s). Rennes : Presses de l’École des hautes études en santé publique. 2018: 137. [Google Scholar]
6. Ministère Ministère de la Santé et de la Prévention. Ministère de la Santé et de la Prévention. La démocratie en santé. 2022. [cité 2 nov 2022]. Disponible sur : https://solidarites-sante.gouv.fr/systeme-de-sante-et-medico-social/la-democratie-en-sante/article/la-democratie-en-sante. [Google Scholar]
7. Compagnon C, Ghadi V. Pour l’An II de la Démocratie sanitaire. 2014. [cité 6 mai 2021]. Disponible sur : https://www.vie-publique.fr/sites/default/files/rapport/pdf/144000107.pdf. [Google Scholar]
8. Chauvin F. Dessiner la santé publique de demain. 2021, 158. [Google Scholar]
9. LOI n° 2019-774 du 24 juillet 2019 relative à l’organisation et à la transformation du système de santé. 2019-774 juillet. Disponible sur : https://www.legifrance.gouv.fr/loda/id/JORFTEXT000038821260/. [Accessed 2019]. [Google Scholar]
10. Haute Autorité de santé. Démarches participatives en France. 2020. [cité 6 mai 2021]. Disponible sur : https://www.has-sante.fr/upload/docs/application/pdf/2020-09/has_49_rapport_enquete_pratique.pdf. [Google Scholar]
11. Inserm. Inserm. Groupe de réflexion avec les associations de malades. 2021. [cité 14 oct 2022]. Disponible sur : https://www.inserm.fr/nous-connaitre/groupe-de-reflexion-avec-les-associations-de-malades/. [Google Scholar]
12. Demange E, Henry E, Préau M. De la recherche en collaboration à la recherche communautaire. Un guide methodologique. 2012. [cité 21 sept 2022]. Disponible sur : https://halshs.archives-ouvertes.fr/halshs-00880158. [Google Scholar]
13. ATD Quart Monde C. Le Croisement des savoirs. In: Quand le Quart Monde et l’Université pensent ensemble. Éd. de l’Atelier. Paris; 1999. [Google Scholar]
14. Denise T, Divay S, Dos Santos M, Fournier C, Girard L, Luneau A. Pratiques de coopération en santé. Regards sociologiques. IRDES. Paris, 2022. [Google Scholar]
15. Orofiamma R. Narration/narrativité. In: Vocabulaire des histoires de vie et de la recherche biographique. Toulouse: Érès; 2019. p. 122–7. [cité 20 oct 2022]. (Questions de société). Disponible sur : https://www.cairn.info/vocabulaire-des-histoires-de-vie-et-de-la-recherch--9782749265018-p-122.htm. [Google Scholar]
16. Greenhalgh T. Cultural contexts of health: The use of narrative research in the health sector. Copenhagen: World Health Organization. Regional office for Europe. 2016. Report No. Isbn 9789289051682. Disponible sur : https://apps.who.int/iris/handle/10665/326310?locale-attribute=es&show=full. [Accessed 2019]. [Google Scholar]
17. Yan A, Millon-Underwood S, Walker A, Patten C, Nevels D, Dookeran K, et al. Engaging young African American women breast cancer survivors: A novel storytelling approach to identify patient-centred research priorities. Health Expect Int J Pub Particip Health Care Health Policy. 2020;23(2):473–82. [cité 20 oct 2022]. Disponible sur : https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7104646/. [Google Scholar]
18. Breton H. L’enquête narrative en sciences humaines et sociales. Armand Colin. Malakoff: Dunod; 2022. 191. [Google Scholar]
19. Breton H. Expression et narration de la vulnérabilité en santé: des modes de donation à l’intégration biographique. Éducation Social Cah CERFEE. 2020. [cité 27 juill 2023]. Disponible sur : https://journals.openedition.org/edso/12496. [Google Scholar]
20. Frank AW. The Wounded Storyteller: Body, Illness, and Ethics. 2nd ed, Chicago: University of Chicago Press; 2013. [Google Scholar]
21. Dubar C, Nicourd S. V/L’entretien sociobiographique et son analyse. Paris: La Découverte; 2017. p. 71–94. [cité 27 juill 2023]. Disponible sur : https://www.cairn.info/les-biographies-en-sociologie--9782707193957-p-71.htm. [Google Scholar]
22. Greenhalgh T, Hurwitz B. Why study narrative? BMJ. 2 janv 1999;318(7175):48–50. [cité 27 juill 2023]. Disponible sur : https://www.bmj.com/content/318/7175/48.1. [Google Scholar]
23. Rita C. Médecine Narrative : Rendre hommage aux histoires de maladie—Rita Charon—Editions Sipayat—Critique de Jordael. 2016. [cité 4 sept 2020]. Disponible sur : http://www.remede.org/documents/medecine-narrative-rendre-hommage.html. [Google Scholar]
24. Goupy F, Le Jeunne C. La médecine narrative : une révolution pédagogique? Paris: Med-line éditions; 2016. [Google Scholar]
25. Aloisio Alves C, Janner Raimondi M, Beck-Wirth G. Reconnaître l’expérience vécue de la maladie : la recherche « Croiser les expériences ». Santé Publique. 2021;33(3):327–36. [cité 2 nov 2022]. Disponible sur : https://www.cairn.info/revue-sante-publique-2021-3-page-327.htm. [Google Scholar]
26. Davous D. Le groupe « Parents et soignants face à l’éthique en pédiatrie » est-il un modèle transposable pour penser la réflexion éthique? Rev Fr Déthique Appliquée. 2018;6(2):125–34. [cité 2 nov 2022]. Disponible sur : https://www.cairn.info/revue-francaise-d-ethique-appliquee-2018-2-page-125.htm. [Google Scholar]
27. Hardy AF, Eneau J. Penser l’expérience dans le processus d’autonomisation en santé : Enjeux des médiations narratives. Phronesis. 2017;6(3):51–63. [cité 2 nov 2022]. Disponible sur : https://www.cairn.info/revue-phronesis-2017-3-page-51.htm. [Google Scholar]
28. Tourette-Turgis C, Pereira Paulo L, Vannier MP. Quand des malades transforment leur expérience du cancer en expertise disponible pour la collectivité. L’exemple d’un parcours diplômant à l’université des patients. Vie Soc. 2019;25-26(1-2):159–77. [cité 2 nov 2022]. Disponible sur : https://www.cairn.info/revue-vie-sociale-2019-1-2-page-159.htm. [Google Scholar]
29. Fleury C, Gateau V. Récits et fonctions psychiques de la narration dans les journaux de confinement. Rev Fr Déthique Appliquée. 2022;12(1):87–100. Disponible sur : https://www.cairn.info/revue-francaise-d-ethique-appliquee-2022-1-page-87.htm. [Google Scholar]
30. Casilli A. Le Web des troubles alimentaires. Un nouvel art de jeûner? Communications. 24 juill 2013;92(1):111–23. [cité 2 nov 2022]. Disponible sur : https://preprod.cairn.info/revue-communications-2013-1-page-111.htm. [Google Scholar]
31. Chigot V. La démocratie sanitaire : une réponse néocorporatiste française à la demande de participation. Trib Santé. 2020;64(2):99–116. [cité 7 déc 2022]. Disponible sur : https://www.cairn.info/revue-les-tribunes-de-la-sante-2020-2-page-99.htm. [Google Scholar]
32. Saout C. La démocratie en santé—Comprendre et s’engager. Presses Ehesp. 2022:288. [cité 1 mars 2023]. Disponible sur : https://www.fnac.com/a16808208/Christian-Saout-La-democratie-en-sante?Origin=fnac_duckduckgo. [Google Scholar]
33. Bate P, Robert G. Experience-based design: From redesigning the system around the patient to co-designing services with the patient. Qual Saf Health Care. Oct 2006;15(5):307–10 [Google Scholar] [PubMed]
34. Pomey MP, Flora L, Karazivan P, Dumez V, Lebel P, Vanier MC, et al. Le « Montreal model » : enjeux du partenariat relationnel entre patients et professionnels de la santé. Sante Publique (Bucur). 26 mars 2015;S1(HS):41–50. [cité 4 sept 2020]. Disponible sur : https://www.cairn.info/revue-sante-publique-2015-HS-page-41.htm. [Google Scholar]
35. van de Bovenkamp HM, Platenkamp C, Bal R. Understanding patient experiences: The powerful source of written patient stories. Health Expect. 2020;23(3):717–8. [cité 23 sept 2022]. Disponible sur : https://onlinelibrary.wiley.com/doi/abs/10.1111/hex.13053 [Google Scholar] [PubMed]
36. INCa. Plan cancer 2014-2019. Guérir et prévenir les cancers : donnons les mêmes chances à tous, partout en France. 2014. Disponible sur : https://www.e-cancer.fr/Institut-national-du-cancer/Strategie-de-lutte-contre-les-cancers-en-France/Les-Plans-cancer. [Google Scholar]
37. Haute Autorité de santé. Qualité des soins perçue par le patient—Indicateurs PROMs et PREMs : panorama d’expériences étrangères et principaux enseignements. Disponible sur : https://www.has-sante.fr/jcms/p_3277049/fr/qualite-des-soins-percue-par-le-patient-indicateurs-proms-et-prems-panorama-d-experiences-etrangeres-et-principaux-enseignements. [Accessed 2021]. [Google Scholar]
38. Knobé S. 6. Associations de lutte contre le cancer et politisation : quels rôles des patients ? In: Les politiques de lutte contre le cancer en France. Rennes : Presses de l’EHESP; 2019. 119–38. [cité 7 juin 2023]. Disponible sur : https://www.cairn.info/politiques-de-lutte-contre-le-cancer-en-france--9782810907267-p-119.htm. [Google Scholar]
39. Ligue nationale contre le cancer. Les malades prennent la parole. Le Livre Blanc des 1ers Etats Généraux des malades du cancer. Bib-Bop. 1999: 261. [cité 7 juin 2023]. Disponible sur : https://www.bib-bop.org/base_bib/bib_detail.php?ref=7387&titre=les-malades-prennent-la-parole-le-livre-blanc-des-1ers-etats-generaux-des-malades-du-cancer. [Google Scholar]
40. Galichon I. Les récits multiples de la médecine narrative. Essais Rev Interdiscip D’Humanités. 20 juin 2023;20. [cité 27 juill 2023]. Disponible sur : https://journals.openedition.org/essais/12879. [Google Scholar]
Cite This Article
 Copyright © 2024 The Author(s). Published by Tech Science Press.
Copyright © 2024 The Author(s). Published by Tech Science Press.This work is licensed under a Creative Commons Attribution 4.0 International License , which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.


 Submit a Paper
Submit a Paper View Full Text
View Full Text Download PDF
Download PDF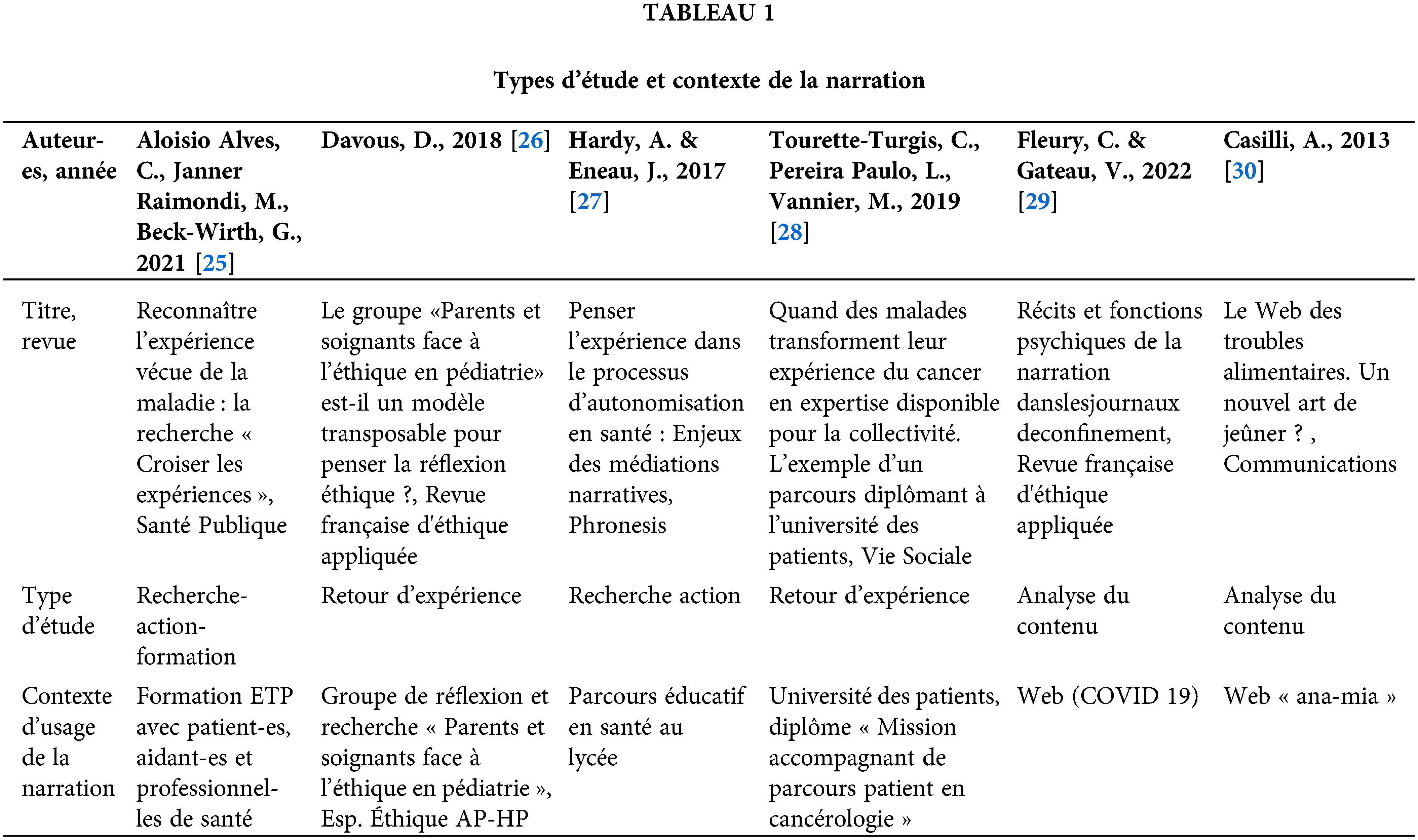
 Downloads
Downloads
 Citation Tools
Citation Tools